Диференційований підхід до лікування хворих з метастатичним ураженням довгих кісток кінцівок
Вырва О.Е. , Головина Я.А., Головина О.А., Малык Р.В.
Резюме. В статті наведено результати статистичного аналізу 93 пацієнтів з метастатичними ураженнями довгих кісток. Встановлено залежність типу, виду метастазів в кістках, їхньої локалізації, наявності патологічних переломів від первинної пухлини. Описано показання до хірургічного лікування пацієнтів з кістковими метастазами та виділено основні види оперативних втручань. Наведено основні етапи та особливості хірургічних втручань при даній патології.
Резюме. В статье представлены результаты статистического анализа 93 пациентов с метастатическими поражениями длинных костей. Установлена зависимость типа, вида метастазов в костях, их локализации, наличия патологических переломов от первичной опухоли. Описаны показания к хирургическому лечению пациентов с костными метастазами и выделены основные виды оперативных вмешательств. Приведены основные этапы и особенности хирургических вмешательств при данной патологии.
 Введение
Введение
Метастатичеcкое поражение костей встречается в 30% случаев от всех злокачественных опухолей костей и является особой сложной патологией. У пациентов с метастазами в кости наблюдается выраженный болевой синдром, анемия, гиперкальциемия, возможно развитие патологических переломов. Подход к лечению таких пациентов должен быть всегда комплексным, только в этом случае можно добиться положительного результата от проводимой терапии. Лечение костных метастазов должно включать полихимио-, иммуно-, гормонотерапию, лучевую терапию, назначение бисфосфонатов, а также хирургическое лечение. Консервативное лечение направлено на снижение риска развития патологических переломов, интенсивности болевого синдрома, стабилизацию или, в ряде случаев, регресс опухолевого процесса [1–4, 9].
Однако при развившихся патологических переломах, а также при наличии солитарных метастазов одним из ведущих методов лечения является оперативное вмешательство на фоне проводимой консервативной терапии. Обычная иммобилизация конечностей при патологических переломах не эффективна, поскольку сроки сращения значительно увеличены (до 6–7 мес), а в 36% случаев вообще не наступает консолидации перелома [5–7].
Основными задачами хирургического лечения являются удаление солитарных метастазов, уменьшение выраженности или полное купирование болевого синдрома, предупреждение развития патологического перелома, восстановление целостности кости при патологическом переломе, восстановление функции пораженной конечности, а следовательно, возобновление самообслуживания пациента и повышение качества его жизни в минимально короткие сроки [7, 8, 10].
Материалы и методы
Для данного исследования были отобраны 93 пациента с метастатическим поражением длинных костей. Распределение пациентов по полу было следующим: 57 (61,3%) мужчин и 36 (38,7%) женщин. Средний возраст больных составил 59,3 года (минимальный — 21 год, максимальный — 84 года). Распределение больных в зависимости от локализации метастазов и нозологических форм представлено в табл. 1 и табл. 2.
Таблица 1 Локализация костных метастазов в костях конечностей
| Локализация метастазов в костях конечностей | Количество метастазов, абс.( %) |
|---|---|
| Верхняя конечность | 33 (33%) |
| в/3 плечевой кости | 20 (20%) |
| с/3 плечевой кости | 11 (11%) |
| н/3 костей предплечья | 1 (1%) |
| ключица | 1 (1%) |
| Нижняя конечность | 66 (67%) |
| в/3 бедренной кости | 34 (35%) |
| с/3 бедренной кости | 9 (9%) |
| н/3 бедренной кости | 10 (10%) |
| в/3 большеберцовой кости | 6 (6%) |
| с/3 большеберцовой кости | 5 (5%) |
| плюсневые кости | 2 (2%) |
| Всего | 99 (100%) |
Примечание. Здесь и далее: в/3 — верхняя треть; с/3 — средняя треть; н/3 — нижняя треть.
Таблица 2. Зависимость типов костных метастазов и наличие патологических переломов от диагноза (первичной опухоли)
| Диагноз | Количество больных абс. (%) | Тип метастаза | Патологический перелом, количество абс. | ||
|---|---|---|---|---|---|
| Литический, количество абс. | Бластический, количество абс. | Смешанный, количество абс. | |||
| Рак предстательной железы | 8 (8,6%) | 2 | 4 | 2 | 6 |
| Рак почки | 31 (33,4%) | 31 | – | – | 21 |
| Первично невыяленный очаг | 11 (12%) | 8 | 1 | 2 | 4 |
| Рак щитовидной железы | 1 (1%) | 1 | – | – | 1 |
| Рак легких | 16 (17,2%) | 16 | – | – | 8 |
| Рак молочной железы | 12 (13%) | 12 | – | – | 9 |
| Рак желудочно-кишечного тракта | 7 (7,5%) | 6 | – | 1 | 3 |
| Рак гортани | 1 (1%) | 1 | – | – | 1 |
| Рак матки | 3 (3,2%) | 3 | – | – | 1 |
| Рак мочевого пузыря | 2 (2,1%) | 2 | – | – | 2 |
| Рак надпочечника | 1 (1%) | 1 | – | – | 1 |
| Всего | 93 | 83 (89,2%) | 5 (5,4%) | 5 (5,4%) | 57 (61,3%) |
Обследование пациентов с метастатическим поражением костей включало: компьютерную томографию органов грудной и брюшной полости (для определения висцеральных метастазов), а также зоны поражения; остеосцинтиграфию (для выявления метастатических очагов в других костях). После указанного обследования определялся тип и вид метастатических поражений по Soloway (табл. 3).
Таблица 3. Зависимость вида метастаза (по M.S. Soloway) от диагноза (первичной опухоли)
| Диагноз | Количество больных абс. (%) | Солитарные, количество абс. (%) | Единичные, количество абс. (%) | Множественные, количество абс. (%) | |
|---|---|---|---|---|---|
| Кость + висцеральные органы | Кости | ||||
| Рак предстательной железы | 8 (8,6%) | 5 | 2 | – | 1 |
| Рак почки | 31 (33,4%) | 19 | 4 | 6 | 2 |
| Первично невыявленный очаг | 11 (12%) | 7 | – | 3 | 1 |
| Рак щитовидной железы | 1 (1%) | 1 | – | – | – |
| Рак легких | 16 (17,2%) | 10 | 1 | 2 | 3 |
| Рак молочной железы | 12 (13%) | 5 | 2 | 3 | 2 |
| Рак желудочно-кишечного тракта | 7 (7,5%) | 3 | – | 4 | – |
| Рак гортани | 1 (1%) | – | 1 | – | – |
| Рак матки | 3 (3,2%) | – | – | 2 | 1 |
| Рак мочевого пузыря | 2 (2,1%) | 2 | – | – | – |
| Рак надпочечника | 1 (1%) | 1 | – | – | – |
| Всего | 93 | 53 (57%) | 10 (11%) | 20 (21%) | 10 (11%) |
Результаты и их обсуждение
Большинство (67%) метастазов обнаруживали в костях нижней конечности, причем в трохантерной зоне — 35% от всех локализаций. Среди костей верхней конечности проксимальный отдел плечевой кости поражался чаще всех других областей (20% от всех локализаций) (см. табл. 1).
Преимущественное большинство (89,2%) метастазов рентгенологически было литическим и чаще всего встречалось у пациентов с первичным злокачественным поражением почки (31 человек), легких (16 человек) и молочной железы (12 человек). Соответственно, патологические переломы наблюдались преимущественно при литических поражениях костей, и общее количество больных с патологическими переломами при костных метастазах составило 57 пациентов (61,3% от общего числа больных). Кроме того, патологические переломы случались в большинстве случаев у больных раком почки (21 пациент). Это связано с тем, что все костные метастазы рака почки были литическими (см. табл. 2).
При анализе видов метастазов в исследуемой группе выявлена значительная часть солитарных костных поражений — 53 случая (57%). Солитарные метастазы встречались в основном у больных с почечно-клеточным раком (19 пациентов). Множественные метастатические поражения наблюдались у 30 (32%) больных, как правило, опухолями матки (100%), раком толстого кишечника (57%), раком молочной железы (41%), анонимного рака (36,4%). Среди множественных поражений в 20 (21%) случаях костные метастазы определялись одновременно с метастазами во внутренние органы (легкие, печень, головной мозг) (см. табл. 3).
Отдельно проанализирована группа больных с солитарными костными поражениями. Этот фактор рассматривается как один из важных положительных признаков при определении прогноза выживаемости больных с метастатическим раком. Наиболее часто солитарные метастазы наблюдались в проксимальном отделе бедренной кости (18 больных) и в проксимальном отделе плечевой кости (9 больных). В большинстве случаев данный вид метастазов встречался у пациентов с раком почки (19 больных) и легких (10 больных).
У 52 (56%) пациентов первыми признаками онкологического заболевания были костные метастазы, которые проявлялись патологическими переломами — 27 случаев (52%) или болевым синдромом – 25 случаев (48%). Первично метастатические заболевания определялись преимущественно у больных с почечно-клеточным раком – 19 человек (36,5%), раком легких – 10 человек (19,3%) и у пациентов с метастазами невыявленного очага — 11 человек (21%). Патологические переломы как первый признак онкозаболевания чаще всего наблюдались при раке почки (12 больных) и при раке легких (6 больных). Болевой синдром в пораженной конечности был первым признаком при метастазах из первично невыявленного очага (8 пациентов) и при раке почки (7 пациентов) (табл. 4). В таких случаях в первую очередь производились оперативные вмешательства на основном очаге, а вторым этапом — метастазэктомия. Только при наличии патологического перелома кости, который значительно затруднял функцию пораженной конечности (преимущественно нижней конечности), первоначально выполнялся ортопедический этап комплексного лечения.
Таблица 4. Первично-метастатические заболевания
| Диагноз | Количество больных абс. (%) | Первый и доминирующий признак (количество абс. ( %)) | |
|---|---|---|---|
| Патологический перелом | Болевой синдром | ||
| Рак предстательной железы | 4 (7,7%) | 3 | 1 |
| Рак желудочно-кишечного тракта | 2 (3,8%) | – | 2 |
| Рак легких | 10 (19,3%) | 6 | 4 |
| Первично невыявленный очаг | 11 (21%) | 3 | 8 |
| Рак надпочечника | 1 (2%) | 1 | – |
| Рак почки | 19 (36,5%) | 12 | 7 |
| Рак молочной железы | 3 (5,7%) | 1 | 2 |
| Рак матки | 1 (2%) | – | 1 |
| Рак мочевого пузыря | 1 (2%) | 1 | – |
| Всего | 52 | 27 (52%) | 25 (48%) |
Учитывая все данные обследования пациентов, осуществляли выбор хирургической тактики. Оперативные вмешательства были выполнены 55 (59%) пациентам, в 38 (41%) случаях хирургическое вмешательство не проводили, что было связано с тяжелым декомпенсированным соматическим состоянием больных. Основные виды операций, произведенные в клинике, представлены в табл. 5. Все пациенты получали комплексное лечение, которое включало оперативное вмешательство — удаление основного опухолевого очага, полихимиотерапию, лучевую терапию, иммунотерапию (согласно протоколам лечения каждой патологии), назначались бисфосфонаты. В клинике института выполняли ортопедический этап лечения.
Таблица 5. Основные типы оперативных вмешательств при метастатических поражениях костей
| Типы оперативных вмешательств | Количество | |||
|---|---|---|---|---|
| абс. | % | |||
| Радикальныеорганосохраняющие | удаление опухолис замещением дефекта | аллопластика | 2 | 4 |
| металлоцементный имплантат | 14 | 25,4 | ||
| модульное эндопротезирование | 25 | 45,4 | ||
| удаление опухоли без замещения дефекта | 1 | 2 | ||
| Паллиативные | 9 | 16 | ||
| Экзартикуляции | 4 | 7,2 | ||
В результате проведенного анализа, наибольший риск возникновения патологических переломов наблюдался при остеолитическом поражении, при локализации метастаза в трохантерной зоне бедренной кости. Наиболее «типичной» локализацией вторичного опухолевого поражения была плечевая кость при раке почки. Костные метастазы как первый признак онкологического заболевания встречался в 56% случаев. В данной ситуации тщательное обследование пациентов необходимо для установки диагноза и определения дальнейшей тактики лечения больных. Солитарные метастатические поражения чаще наблюдались при раке почки, а множественные костные метастазы в сочетании с висцеральными в большинстве случаев определялись при раке матки, желудочно-кишечного тракта и молочной железы.
Тщательное и полное обследование пациентов позволяло максимально точно установить диагноз и выбрать оптимальную хирургическую тактику для каждого пациента индивидуально. При выборе метода хирургического лечения учитывали ряд факторов: тип метастаза, его локализацию и объем поражения кости, наличие патологического перелома, распространенность метастатического процесса (множественное или солитарное поражение костей), поражение висцеральных органов, наличие или отсутствие эффекта от проводимой ранее системной специфической терапии, продолжительность безрецидивного интервала и общий соматический статус больного (степень компенсации заболевания). Таким образом, определялся предполагаемый прогноз жизни этих пациентов и степень риска оперативного вмешательства. Выделяют 2 типа хирургических вмешательств при метастатическом поражении длинных костей: паллиативные (без удаления опухоли) и радикальные по отношению к опухоли (с удалением опухоли и замещением пострезекционных дефектов костей). В предоперационный период производили тщательное планирование операции, обязательно рассчитывалась зона резекции опухоли по данным компьютерной томографии (с 3D-реконструкцией и ангиографией) и данным телерентгенограмм, учитывали наличие мягкотканного компонента опухоли и его распространенность на окружающие мягкие ткани. Выбор метода замещения пострезекционного дефекта зависел от локализации опухоли в кости и ее размеров. Выполнялся индивидуальный подбор металлофиксаторов различных размеров или эндопротезов с наличием модулей. Технически операции по удалению опухоли производились с соблюдением основных принципов онкохирургии (абластичное удаление опухоли en blocк, выполнение интраоперационной экспресс-биопсии при необходимости, замещение пострезекционного дефекта пораженной кости). Во время операции по результатам экспресс-биопсии решался вопрос о необходимости расширения зоны резекции с дальнейшим использованием металлофиксаторов больших размеров или дополнительных модулей эндопротеза. Особое внимание уделялось восстановлению дефектов мягких тканей пораженной конечности. С этой целью выполнялись транспозиции оставшихся мышц, использовалась attachment tube, к которой подшивались окружающие мягкие ткани. Данная методика позволяла в послеоперационный период в короткие сроки восстанавливать функцию пораженной конечности. При паллиативном вмешательстве основное значение уделялось минимализации травматичности операции и времени выполнения вмешательства. Основное преимущество отдавалось органосохраняющим операциям.
Клинический пример №1
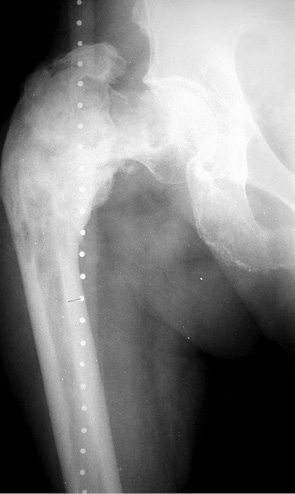
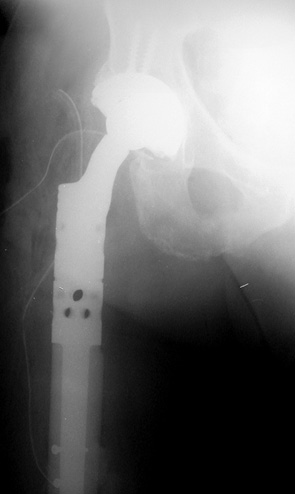
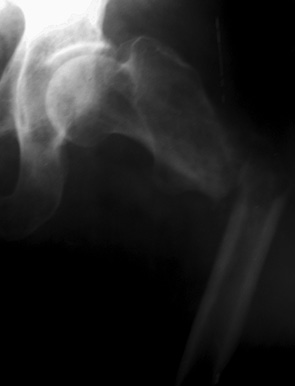
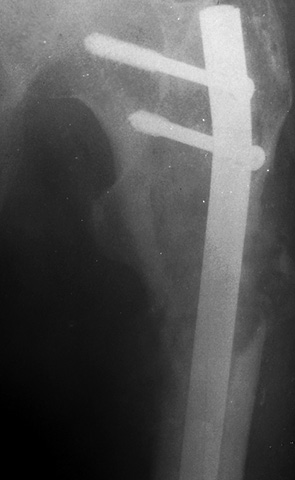
Пациент А. (60 лет) поступил в клинику с жалобами на боль, наличие опухолевого образования в в/3 правой бедренной кости. В анамнезе 2 года назад был диагностирован рак предстательной железы. Пациент получил курсы консервативного специфического лечения с положительным результатом. В клинике ИППС им. М.И. Ситенко произведено обследование, биопсию патологического очага бедренной кости. Установлен диагноз: метастатическое поражение проксимального отдела правой бедренной кости, рак предстательной железы (рис. 1). Произведено оперативное вмешательство: удаление опухоли en blocк (сегментарная резекция), замещение пострезекционного дефекта в/3 бедренной кости индивидуальным эндопротезом (рис. 2). Послеоперационный период протекал без осложнений. Срок наблюдения — 1 год, пациент продолжает лечение основного заболевания, ходит без дополнительной опоры, вернулся к своей прежней профессиональной деятельности.
Клинический пример №2 (первично- метастатическое поражение)
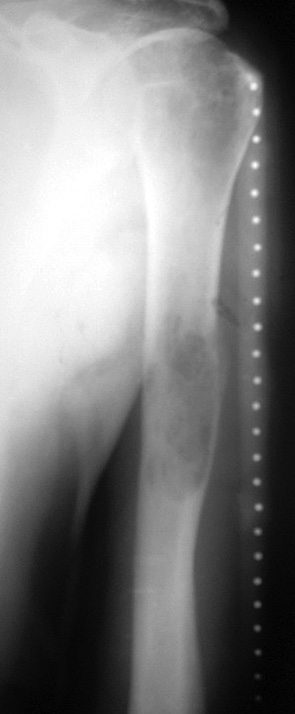
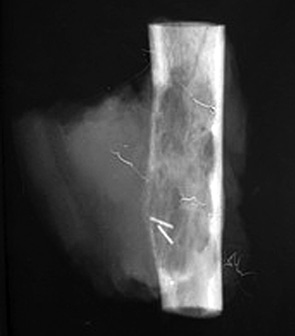
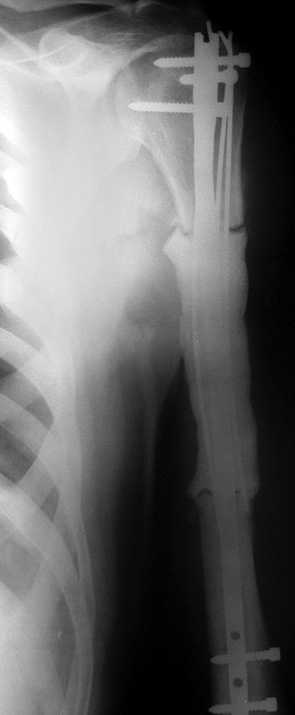
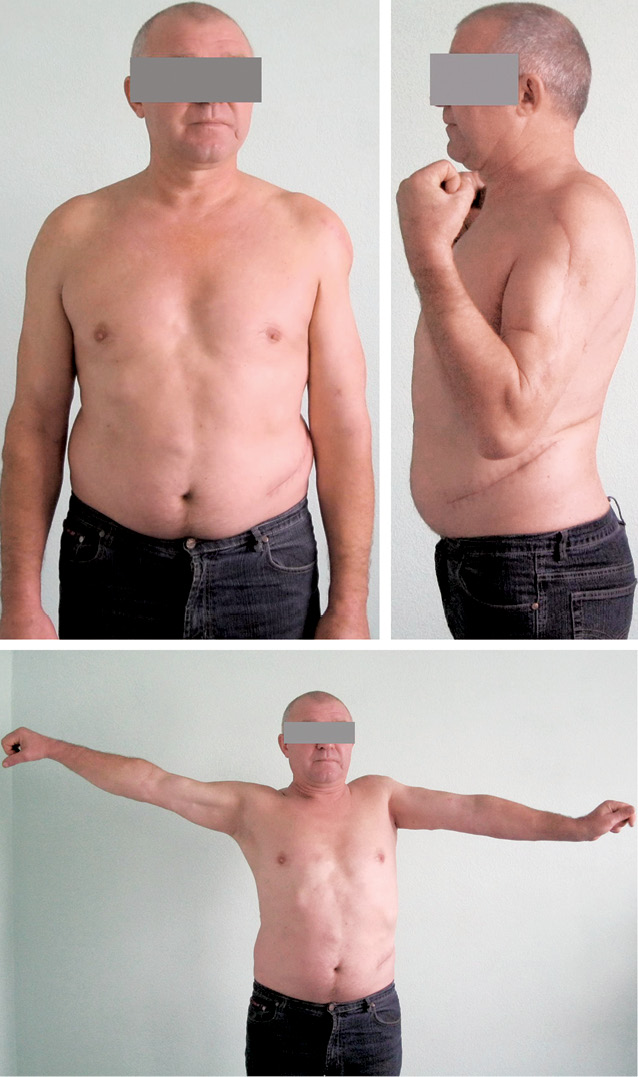
Пациент Х. (50 лет) поступил в клинику с жалобами на боль в области с/3 правого плеча. В результате обследования был установлен диагноз: метастатическое поражение с/3 правой плечевой кости, рак левой почки (рис. 3). Пациент был направлен в онкоурологический центр, где была проведена левосторонняя нефрэктомия. Вторым этапом выполнено ортопедическое вмешательство: удаление опухоли en blocк (сегментарная резекция), замещение пострезекционного дефекта с/3 плечевой кости металло-цементным имплантатом (рис. 4, 5, 6). Срок наблюдения составляет 1 год. Отмечают отличный функциональный результат, признаков рецидива, отдаленного метастазирования не наблюдается.
Клинический пример №3
Пациент С. (52 года) поступил в клинику с жалобами на боль, резкое нарушение функции опоры и ходьбы левой нижней конечности. В результате комплексного обследования установлен диагноз: метастатическое поражение в/3 левой бедренной кости из первично невыясненного очага, патологический перелом в/3 левой бедренной кости, метастазы в легких. Учитывая установленный диагноз, наличие метастазов в легких, выполнено паллиативное оперативное вмешательство: закрытая репозиция, интрамедуллярный остеосинтез левой бедренной кости (рис. 7, 8). Восстановлена ходьба без дополнительной опоры и самообслуживание. На сегодняшний день срок наблюдения составляет 6 мес.
Клинический пример №4
Пациент О. (59 лет) поступил в клинику с жалобами на боль в н/3 правого бедра, нарушение функции опоры и ходьбы правой нижней конечности. 2 года назад пациенту был установлен диагноз — рак гортани, проведено оперативное вмешательство: удаление опухоли гортани. Через 2 года произошел патологический перелом н/3 правой бедренной кости на фоне метастатического поражения, диагностированы единичные метастазы в легких. Произведено оперативное вмешательство: удаление опухоли en block, замещение пострезекционного дефекта бедренной кости металло-цементным имплантатом (рис. 9, 10).
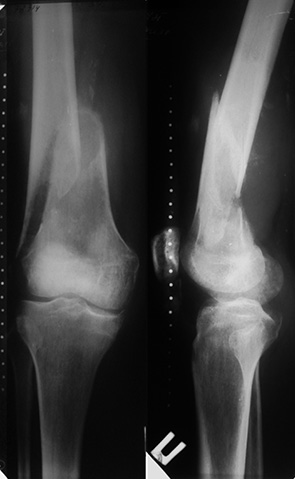
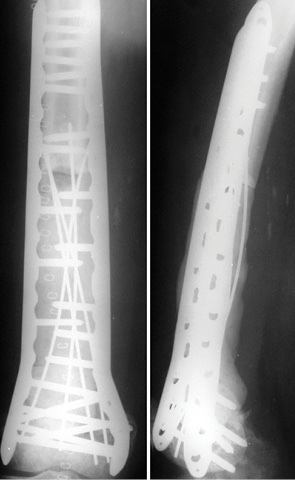
На 2-е сутки после операции пациент вертикализирован, через 10 дней — восстановлена ходьба без дополнительной опоры, функция в коленном суставе полная, восстановлено самообслуживание больного. Продолжал специфическое паллиативное и симптоматическое лечение. Срок наблюдения составляет 7 мес.
Выводы
Тщательная и своевременная диагностика метастатических поражений длинных костей позволяет вовремя начать лечение и добиться хороших результатов. Комплексное обследование пациентов с метастатическим поражением костей дает возможность определить тип метастаза, его локализацию и объем поражения кости, наличие патологического перелома, распространенность метастатического процесса (множественное или солитарное поражение костей), поражение висцеральных органов, наличие или отсутствие эффекта от проводимой ранее системной специфической терапии, продолжительность безрецидивного интервала и общий соматический статус больного (степень компенсации заболевания). С учетом данных обследования и, следовательно, прогнозирования сроков выживаемости пациента, определяются показания к хирургическому вмешательству и к определенному его виду. Лечение метастатического поражения костей должно быть всегда комплексным. Хирургический этап при метастатических поражениях длинных костей направлен на улучшение качества жизни данной категории больных, уменьшение выраженности болевого синдрома, восстановление функции пораженной конечности в кратчайшие сроки и возобновление самообслуживания пациентов. Активная хирургическая тактика оправдана при солитарном или единичном метастазировании в кости и позволяет повысить общую онкологическую выживаемость больных со злокачественными опухолями. Паллиативные операции выполняют с целью предупреждения развития патологического перелома или стабилизации сегмента при переломе. Данный вид вмешательства проводят у пациентов с множественным метастатическим поражением в стадии компенсации всех витальных функций.
Таким образом, хирургический этап лечения вторичных костных опухолей является одним из самых важных в системе комплексного лечения данной категории больных.
Литература
1. Алиев М.Д., Тепляков В.В., Каллистов В.Е. и др. (2004) Современные подходы к хирургическому лечению метастазов злокачественных опухолей в кости. Практическая онкология: избранные лекции / Под ред. С.А.Тюляндина, В.М.Моисеенко.-СПб.: Центр ТОММ, 738–748.
2. Вирва О.Є., Головіна Я.О., Шевченко І.В. та ін. (2007) Хірургічне лікування метастатичних уражень довгих кісток. Науковий вісник Ужгородського національного університету. Серія «Медицина».— Ужгород: Поліграфцентр «Ліра», 39–43.
3. Вырва О.Е., Головина Я.А., Шевченко И.В., Бурлака В.В. (2005) Алгоритм обследования больных с опухолевыми поражениями скелета. Український медичний альманах, 2(8) (додаток): 27–30.
4. Дєдков А.Г., Бойчук С.І., Ковальчук П.А. (2011) Результати хірургічного лікування пацієнтів з метастазами нирковоклітинного раку в довгі кістки. Клінічна онкологія, 3(3): 28–30.
5. Моисеенко В.М. (2001) Паллиативное лечение больных солидными опухолями с метастатическим поражением костей. Практическая онкология, 1(5): 33–38.
6. Пташников Д.А., Усиков В.Д., Засульский Ф.Ю. (2006) Патологические переломы костей. Практическая онкология, 2(7): 117–125.
7. Sugiura H., Yamada K., Sugiura T. et al. (2008) Predictors of survival in patients with bone metastasis of lung cancer. Clin Orthop Relat Res.
8. Atesok K., Liebergall M. et al. (2007) Treatment of pathological humeral shaft fractures with undreamed humeral nail. Annals of Surgical Oncology, 14: 1493–1498.
9. Patrick P. Lin, Mirza Attiqa N., Cannon Christopher P. et al. (2007) Patient survival after for osseous metastases from renal cell carcinoma. J Bone Joint Surg, 89: 1794–1801.
10. Park D.H., Jaiswal P.K., Al-Hakim W. (2007) The use of massive endoprostheses for the treatment of bone metastases. Sarcoma, 2007: 62151.














Leave a comment