Резекція нижньої порожнистої вени та реконструкція графтом із серповидної зв’язки через лейоміосаркому. Клінічний випадок
Квасівка О.О., Мойсеєнко А.Б., Паренюк Р.Ю., Пепенін І.О., Шудрак А.А., Копчак К.В.
Резюме. Лейоміосаркома нижньої порожнистої вени (НПВ) є рідкісним і складним злоякісним новоутворенням, що становить лише 2% всіх сарком м’яких тканин і діагностується з частотою 1 на 100 000 випадків злоякісних пухлин. Низька поширеність та неспецифічні симптоми роблять діагностику та лікування особливо складними. 64-річна жінка скаржилася на біль у правому підребер’ї, вираженість якого збільшувалася протягом 3 років. При обстеженні виявлено заочеревинне новоутворення, а в результатах подальшої діагностики підтверджено саркому НПВ. Успішно виконано резекцію НПВ з атиповою резекцією печінки та правобічною адреналектомією. Цей випадок підкреслює рідкісність лейоміосаркоми НПВ та необхідність високого рівня підозри та ретельного діагностичного обстеження. За даними наукової літератури, хірургія є основним методом лікування через обмежену ефективність хіміє- та променевої терапії.
Одержано 4.11.2024
Прийнято до друку 18.11.2024
DOI: 10.32471/clinicaloncology.2663-466X.33967
ВСТУП
Злоякісне новоутворення НПВ — це рідкісне захворювання, що виникає в 1 зі 100 000 випадків злоякісних пухлин [1]. Низька поширеність цієї патології та відсутність специфічних симптомів ускладнює діагностику та вибір правильної тактики лікування таких пацієнтів.
Найчастішим гістологічним типом пухлин НПВ є лейоміосаркома, що росте з м’язового шару стінки судини. Первинна лейоміосаркома магістральних судин розвивається лише у 2% усіх випадків сарком м’яких тканин, а новоутворення НПВ досить рідко трапляється в медичній літературі [2].
Розрізняють 3 анатомічні типи ураження НПВ щодо ниркових та печінкових вен: тип І — інфраренальний відділ НПВ; тип ІІ — НПВ від місця впадіння ниркових вен до впадіння печінкових вен; тип ІІІ — НПВ від впадіння печінкових вен до правого передсердя. Найбільш поширеним є ІІ тип. Також виділяють внутрішньосудинний, позасудинний ріст пухлини та комбінований тип, який є найбільш частим [1].
Питання про вибір тактики лікування таких хворих залишається відкритим у зв’язку із низькою поширеністю патології та відсутністю загальноприйнятих стандартів. Дані про використання неоад’ювантної хімієтерапії є обмеженими. Описують окремі випадки лікування з використанням доксорубіцину та іфосфаміду, проте після відсутньої відповіді виконано хірургічні втручання. За даними наукової літератури хімієпроменеве лікування також не зумовлює бажаного ефекту. Можливість прогресування під час неоад’ювантного лікування позбавляє пацієнтів ймовірної користі від хірургії. У таких умовах хірургія є єдиним радикальним методом вибору лікування утворень НПВ.
Розмір пухлини та поширення на прилеглі структури мають вагомий вплив на об’єм хірургічного втручання. При невеликих розмірах новоутворення та відсутності залучення в процес сусідніх органів виконується ізольована резекція НПВ. Найчастіше при утвореннях НПВ у процес залучаються права нирка з нирковою веною, права наднирникова, підшлункова залози, печінка та праві відділи товстого кишечнику. У випадку поширення на сусідні структури — резекція НПВ, комбінована із нефректомією, адреналектомією, правобічною геміколектомією, резекцією печінки та панкреатодуоденальною резекцією, є єдиним шляхом досягнення R0 статусу.
Питання про необхідність реконструкції НПВ залежить від наявності чи відсутності повної обструкції просвіту судини. При утвореннях інфраренального відділу із повною обструкцією просвіту завдяки розвитку системи колатерального крововідтоку розглядають лігування НПВ без реконструкції. При задовільній функції нирок із повною обструкцією супраренального відділу також можливий варіант обструктивної резекції НПВ. У випадках зі збереженою прохідністю НПВ необхідне заміщення дефекту. При короткій протяжності інвазії, невеликих дефектах та відсутності натягу виконують накладання анастомозу «кінець у кінець». При дефектах великих розмірів постає запитання про вибір графту: аутографт із зовнішньої яремної, великої підшкірної вени чи очеревини, ксенографт із бичачого перикарда або використання політетрафторетиленового чи дакронового протезу. Зі свого боку, застосування аутографтів має низку переваг, що включають зниження ризику інфекційних ускладнень, відторгнення графту, відсутність необхідності застосування антиагрегантів, що є більш зручним та економічно вигідним для пацієнта, а також виключає додаткові витрати на протез, що підкреслює фінансову перевагу цього методу реконструкції [3].
КЛІНІЧНИЙ ВИПАДОК
Пацієнтка Р., 1960 р.н., звернулася зі скаргами на біль у правому підребер’ї, який тривав з 2021 року. З березня 2024 р. вираженість болю почала збільшуватися, тоді було розпочато обстеження. Виконано ультразвукове дослідження (УЗД) та виявлено новоутворення заочеревинного простору. Хвора звернулася в ДНП «Національний інститут раку», де була дообстежена. У минулому хірургічних втручань не проводилося. Супутні захворювання — артеріальна гіпертензія II ступеня, ІІ стадія, отримує антигіпертензивну терапію. Сімейний та онкоанамнез не обтяжений. На момент обстеження пацієнтка знаходилася в задовільному стані, 0 балів за шкалою Східної кооперативної онкологічної групи (Eastern Cooperative Oncology Group — ECOG), зі скаргами на біль та підвищену чутливість у правому підребер’ї.
Діагностична оцінка та інтерпретація
Діагностичні обстеження. Виконано комп’ютерну та магнітно-резонансну томографію (КТ та МРТ) дослідження: виявлено утворення правого заочеревинного простору, більше даних за лейоміосаркому НПВ (рис. 1).
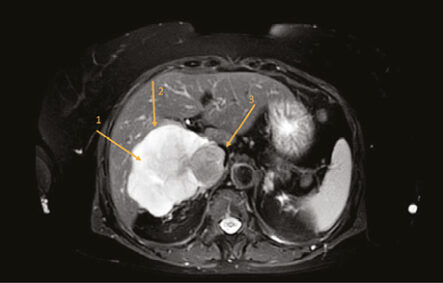
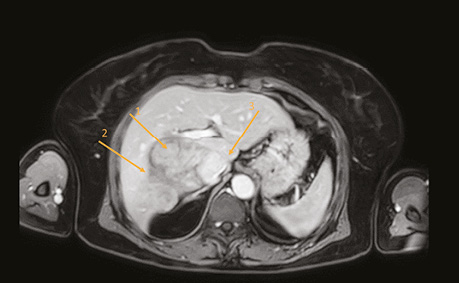
Примітки: 1 — новоутворення НПВ; 2 — ділянка контакту з печінкою; 3 — просвіт НПВ.
Виконано трепан-біопсію новоутворення. За даними патогістологічного дослідження: за матеріалом біопсії визначено пухлину мезенхімального походження, з дистрофічними змінами у вигляді міксоматозу. Морфологічно встановити нозологію та ступінь зрілості новоутворення за матеріалом біопсії складно.
УЗД судин нижніх кінцівок: варикозно розширені вени, стенозувальне атеросклеротичне ураження артерій без гемодинамічних змін.
Лікування. Після проведення мультидисциплінарного консиліуму ухвалено рішення про хірургічну тактику лікування пацієнтки. Виконано хірургічне втручання в об’ємі видалення пухлини з краєвою резекцією та реконструкцією позапечінкового відділу НПВ, атиповою резекцією Sg1 печінки, правобічною адреналектомією (рис. 2).
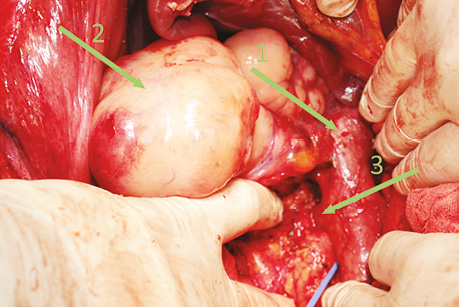
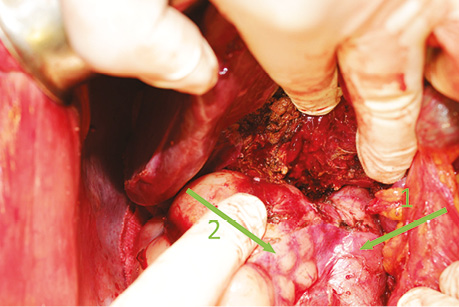
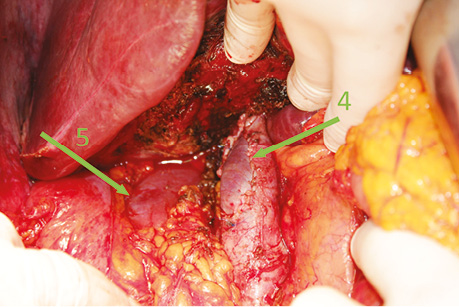
Примітки: 1 — запечінковий відділ НПВ; 2 — новоутворення НПВ; 3 — права ниркова вена; 4 — ваду НПВ ушито графтом із серповидної зв’язки; 5 — права нирка.
Виконано лапаротомію за Ріо — Бранко. Під час ревізії черевної порожнини визначено новоутворення НПВ ІІ типу, щільно-еластичної консистенції, що краніально прилягає до вісцеральної поверхні правої частки печінки та вростає в Sg1, латеральною поверхнею — до черевної стінки, каудальною поверхнею — до брижі поперечно-ободової кишки та медіально — до стінки дванадцятипалої кишки (ДПК) та НПВ. Частково виконано мобілізацію печінки та підготовлено аутотрансплантат із серповидної зв’язки печінки.
Мобілізовано каудальний край пухлини, інвазій у прилеглі органи та магістральні судини не виявлено. Виконано мобілізацію ДПК за допомогою маневру Кохера — інвазій у ДПК не зафіксовано. Ідентифіковано праву та ліву ниркові вени. Латеральний край пухлини мобілізовано із частковою резекцією фасції Герота. Виконано мобілізацію правої частки печінки — пересічено праву трикутну та вінцеву зв’язки, гепато-кавальну зв’язку пересічено та прошито на судинному затискачі. Краніальний край пухлини мобілізовано шляхом атипової резекції Sg1 печінки. Ідентифіковано інвазію в правий наднирник — виконано правобічну адреналектомію.
Мобілізовано та взято під контроль запечінковий відділ НПВ, де знаходилася остання точка фіксації пухлини протяжністю <3 см. Накладено судинні затискачі в краніальному та каудальному напрямках НПВ. Виконано резекцію НПВ в межах здорових тканин та видалено препарат, після чого проведено пластику дефекту стінки НПВ підготовленим напередодні аутотрансплантатом із серповидної зв’язки печінки безперервним швом Prolen 5-0. Знято судинні затискачі, шов спроможний, гемостазу досягнуто. Час ішемії — 27 хв при збереженому портальному кровотоці та відтоку крові печінковими венами.
Ранній післяопераційний період проходив без ускладнень, пацієнтку виписано в задовільному стані на 6-ту післяопераційну добу.
Післяопераційний патогістологічний діагноз: морфологічна картина відповідає мезенхімальній пухлині з неуточненим потенціалом злоякісності, вогнищами некрозу, інвазією в тканину печінки та ділянками лімфоваскулярної інвазії. Наднирник — звичайної гістологічної будови з вогнищевим крововиливом. Рекомендовано імуногістохімічне дослідження для уточнення потенціалу злоякісності і гістогенезу пухлинного процесу.
Імуногістохімічне дослідження: лейоміосаркома, G2.
Спостереження та результати. Пацієнтка отримала 6 курсів поліхімієтерапії за схемою доксорубіцин + дакарбазин. Через 6 міс після операції виконано контрольне КТ-дослідження — ознак подовження захворювання не виявлено.
ВИСНОВОК
Представлено успішний випадок використання графту із серповидної зв’язки для реконструкції НПВ. Неускладнений ранній післяопераційний період, швидка реабілітація пацієнтки вказує вірний вибір тактики лікування, а подальше спостереження та оцінка віддалених результатів допоможуть у створенні стандартів терапії рідкісної онкопатології.
СПИСОК ВИКОРИСТАНОЇ ЛІТЕРАТУРИ
1. Li, F., Li, C., Guo, W., & Meng, X. (2023). A world-wide systematic review of the primary leiomyosarcoma of inferior vena cava. Asian Journal of Surgery, 46(12), 5983–5984. doi: 10.1016/j.asjsur.2023.09.018.
2. Saikia, J., Rastogi, S., Barwad, A., Dhamija, E., Pandey, R., Bhoriwal, S., … Kumar, S. (2021). A systematic review of the current management approaches in leiomyosarcoma of inferior vena cava-Results from analysis of 118 cases. Asian Cardiovascular and Thoracic Annals, 30(3), 349–363. doi: 10.1177/02184923211049911.
3. Azoulay, D., Lim, C., & Salloum, C. (2017). Surgery of the Inferior Vena Cava. Springer International Publishing. doi: 10.1007/978-3-319-25565-1.
Адреса для листування:
Мойсеєнко Андрій
03022, Київ, вул. Здановської Юлії, 33/43
Державне некомерційне підприємство «Національний інститут раку»
E-mail: 200200mab@gmail.com
Correspondence:
Andriy Moiseienko
33/43 Yulii Zdanovskoi str., Kyiv, 03022
Nonprofit Organization National Cancer Institute
E-mail: 200200mab@gmail.com














Leave a comment