Власний досвід лікування раку грудної залози, уперше виявленого на 28–29-му тижні вагітності
Дронова В.Л.1, Дронов О.І.1, Лялькін С.А.2, Мокрик О.М.1, Теслюк Р.С.1
- 1Державна установа «Всеукраїнський центр материнства та дитинства Національної академії наук України», Київ, Україна
- 2Державне некомерційне підприємство «Національний інститут раку», Київ, Україна
Резюме. Частота розвитку злоякісних пухлин під час вагітності, за даними світової наукової літератури, становить 1 випадок на 2000–3000 вагітностей, останніми роками відмічається тенденція до її підвищення. Рак грудної залози є одним із найпоширеніших злоякісних новоутворень, що діагностують під час вагітності, здебільшого виявляється у І–ІІ триместрах. Представлений клінічний випадок ведення агресивного підтипу раку грудної залози у вагітної. Представлене клінічне спостереження підтверджує необхідність мультидисциплінарного підходу в ухваленні рішення щодо тактики лікування вагітної пацієнтки з новоутворенням.
Одержано 21.10.2024
Прийнято до друку 25.10.2024
DOI: 10.32471/clinicaloncology.2663-466X.56-4.33532
ВСТУП
Частота розвитку злоякісних пухлин під час вагітності, за даними світової наукової літератури, становить 1 випадок на 2000–3000 вагітностей, останніми роками фіксується тенденція до її підвищення [1–3]. За даними різних авторів, найчастішими локалізаціями під час вагітності є рак грудної залози, меланома, лімфома, рак шийки матки, рак яєчників [1–4]. Наразі у світі та в Україні відсутні чіткі настанови та рекомендації щодо ведення вагітних з онкопатологією, а рішення щодо кожного випадку має ухвалюватися індивідуально за допомогою мультидисциплінарної команди з врахуванням ризиків для матері та плоду.
Рак грудної залози є одним із найпоширеніших злоякісних новоутворень, що діагностують під час вагітності, здебільшого його виявляють у І–ІІ триместрах [2, 5, 6].
Відділення «Оперативна гінекологія» як структурний підрозділ Державної установи «Всеукраїнський центр материнства та дитинства НАМН України», є єдиним структурним підрозділом в Україні, який уже більше 11 років успішно надає високоспеціалізовану мультидисциплінарну допомогу вагітним з онкологічними захворюваннями, уперше виявленими під час вагітності.
Маємо власний багатий досвід ведення вагітностей у пацієнток, які отримували комбіноване лікування злоякісного новоутворення грудної залози на тлі вагітності в нашому відділенні. Програма терапії визначається в кожному окремому випадку індивідуально та залежить від багатьох факторів, а саме терміну вагітності, в якому виявлено злоякісне новоутворення, гістологічного та молекулярно-генетичного варіанта пухлини, стадії захворювання та внутрішньоутробного стану плода.
У роботі представлений один з таких клінічних випадків.
КЛІНІЧНИЙ ВИПАДОК
Пацієнтка М., 38 років з діагнозом «рак правої грудної залози Т2mf Nх M0»; G3; ІІА стадія; ІІ клінічна група. Вагітність ІІІ, 28–29 тиж.
З анамнезу: під час цієї вагітності (І вагітність — 2012 р. — фізіологічні пологи: хлопчик живий, здоровий; ІІ вагітність — 2014 р. — медичний аборт), в терміні 28 тиж при самообстеженні виявлено новоутворення на межі верхніх квадрантів правої грудної залози.
У нашому відділенні пацієнтку дообстежено згідно з вимогами протоколу для цієї нозології. Також визначено рівень онкомаркера СА-15-3, який був підвищений в 3 рази. Наявність спадкових мутацій BRCA 1/2 не виявлено. Термін вагітності повністю дозволяв проведення радіологічних досліджень з внутрішньовенним підсиленням. За даними комп’ютерної томографії органів грудної порожнини з контрастом: ознаки вузлових новоутворень правої грудної залози (susp. Ca), ознак вторинного ураження органів грудної порожнини та середостіння не виявлено.
Ультразвукове дослідження плода: вагітність 30 тиж + 4 дні. Головне передлежання. Стан плода не порушений.
Згідно з результатами патогістологічного дослідження: низькодиференційована (G3) інвазивна карцинома неспецифікованого типу (NST) правої грудної залози. За результатами імуногістохімічного дослідження: естроген-чутлива (ER+), прогестерон-чутлива (PR+), HER-2/neu (2+) — статус сумнівний; 60% клітин позитивні на маркер проліферативної активності Кі-67.
За результатами FISH-дослідження виявлено ампліфікацію гена HER-2/neu.
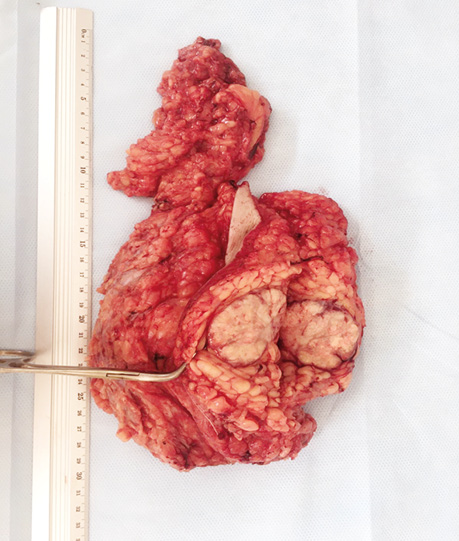
Для пацієнтки проведений мультидисциплінарний консиліум у складі онкомамолога, клінічного онколога, променевого терапевта, акушера-гінеколога та неонатолога, на якому ухвалено рішення, враховуючи наявність гістологічно верифікованого раку правої грудної залози високого ступеня злоякісності (низькодиференційованого (G3) та HER2/-neu-позитивного), уперше виявленого під час вагітності, нераціональність початку поліхімієтерапії на терміні 31–32 тиж (враховуючи необхідність її припинення до 34 тиж вагітності); великі розміри первинної пухлини (32×27 мм) із сателітними утвореннями діаметром 8 та 10 мм, та її знаходження поблизу шкіри, у верхньомедіальному квадранті; наявність у правій грудній залозі на «19:00» фіброаденоми розміром 18×10 мм. Вирішено на І етапі провести оперативне лікування в об’ємі підшкірної правобічної мастектомії з розширеною лімфаденектомією та одномоментною реконструктивною операцією на правій грудній залозі імплантатом Polytech 550 ml (рис. 1–3). Оперативне втручання виконане в термін вагітності 31–32 тиж.
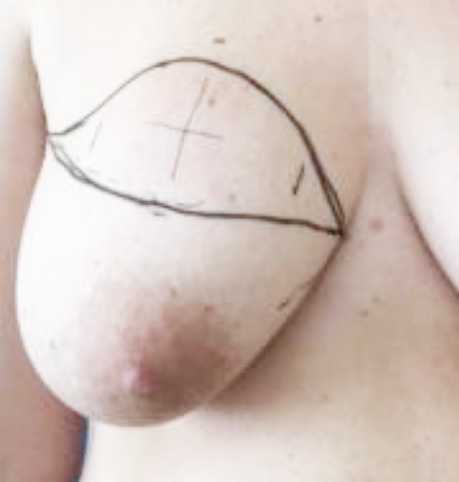
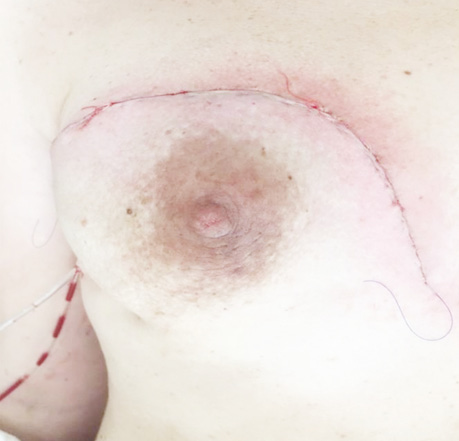
Ведення вагітності здійснювалося відповідно до вимог міжнародних протоколів щодо ведення вагітних з раком грудної залози і згідно з розробленими рекомендаціями відділення.
Післяопераційний період був без ускладнень як з боку оперативного втручання, так і з боку вагітності.
За даними післяопераційного патогістологічного дослідження встановлено: низькодиференційована (G3) інвазивна карцинома неспецифікованого типу (NST) правої грудної залози (ICD-0 код 8500/3) (рТ3 pN1a (2/12) LVI1 Pn0 R0); ураження 2 лімфатичних вузлів неаксилярної групи.
Беручи до уваги попереднє оперативне втручання на правій грудній залозі з одномоментною реконструкцією шляхом встановлення імплантата Polytech 550 ml на терміні 31–32 тиж, яке виключає фізичні навантаження на період до 6 міс, ухвалено розродження пацієнтки за допомогою операції кесарів розтин у плановому порядку, яку виконано в період вагітності 37 тиж + 3 дні. Вилучено живого доношеного хлопчика масою тіла 2700,0 г; зростом 49 см; 8–8 балів за шкалою Апгар. Через 2 тиж після оперативного розродженння пацієнтці розпочато ад’ювантну поліхімієтерапію за протоколом: доцетаксел, карбоплатин, трастузумаб. Хвора отримала 6 таких циклів, після чого їй виконано контрольну магнітно-резонансну томографію (МРТ) грудних залоз із динамічним контрастним підсиленням. Заключення: МРТ-ознак патологічного накопичення парамагнітної контрастної речовини, неопластичного процесу з обох сторін не виявлено. МРТ-ознак порушення цілісності, структури та положення імплантата правої грудної залози не зафіксовано. Наявні МРТ-ознаки набряку правої грудної залози. За даними спіральної комп’ютерної томографії органів грудної, черевної порожнин та малого таза ознак прогресування онкопроцесу не виявлено.
Наразі пацієнтка продовжує отримувати таргетну та ендокринну терапію.
ВИСНОВКИ
У хворої під час вагітності виявлено рак грудної залози на стадії ІІІА агресивного підтипу: HER2/neu-позитивний, G3, Кі-67 — 60%. У цьому конкретному випадку надважливим моментом було народження здорової доношеної дитини, що для пацієнтки є пріоритетним. Виконано радикальний обсяг оперативного втручання: підшкірна радикальна мастектомія з розширеною лімфаденектомією. Одномоментне виконання реконструктивного етапу з протезуванням грудної залози дозволило уникнути косметичного дефекту та психологічних проблем у хворої. Ад’ювантна терапія (поліхімієтерапія + таргетна терапія) проведена в повному обсязі згідно з наявними стандартами. Мультидисциплінарний підхід є ключовим в ухваленні рішення щодо тактики лікування вагітної з діагнозом раку.
СПИСОК ВИКОРИСТАНОЇ ЛІТЕРАТУРИ
1. Silverstein, J., Annalisa, L., Chien, A., Olin, R., Tsai, K. K., Ngo, Z., & Van Loon, K. (2020). Multidisciplinary management of cancer during pregnancy. JCO Oncology Practice, 16(9), 545–557. doi: 10.1200/OP.20.00077.
2. Wolters, V., Heimovaara, J., Maggen, C., Cardonick, E., Boere, I., Lenaerts, L., & Amant, F. (2021). Management of pregnancy in women with cancer. International Journal of Gynecological Cancer, 31(3), 314–322. doi: 10.1136/ijgc-2020-001776.
3. De Haan, J., Verheecke, M., Van Calsteren, K., Van Calster, B., Shmakov, R. G., Mhallem Gzir, M., … Amant, F. (2018). Oncological management and obstetric and neonatal outcomes for women diagnosed with cancer during pregnancy: a 20-year international cohort study of 1170 patients. Lancet Oncology, 19(3), 337–346. doi: 10.1016/S1470-2045(18)30059-7.
4. Masturzo, B., Parpinel, G., Macchi, C., De Ruvo, D., Paracchini, S., Baima Poma, C., … Zola, P. (2020). Impact of cancer in the management of delivery: 10 years of variations. Journal of Maternal-Fetal & Neonatal Medicine, 33(12), 2006–2011. doi: 10.1080/14767058.2018.1536117.
5. Han, S. N., Amant, F., Cardonick, E. H., Loibl, S., Peccatori, F. A., Gheysens, O., … Gentilini, O. (2018). Axillary staging for breast cancer during pregnancy: feasibility and safety of sentinel lymph node biopsy. Breast Cancer Research and Treatment, 168(2), 551–557. doi: 10.1007/s10549-017-4611-z.
6. Boere, I., Lok, C., Poortmans, P., Koppert, L., Painter, R., Vd Heuvel-Eibrink, M. M., & Amant, F. (2022). Breast cancer during pregnancy: epidemiology, phenotypes, presentation during pregnancy and therapeutic modalities. Best Practice & Research Clinical Obstetrics & Gynaecology, 82, 46–59. doi: 10.1016/j.bpobgyn.2022.05.001.
Адреса для листування:
Лялькін Сергій Анатолійович
03022, Київ, вул. Здановської Юлії, 33/43
Державне некомерційне підприємство «Національний інститут раку»
E-mail: slyalkin@yahoo.com
Correspondence:
Sergiі Lyalkin
33/43 Yulii Zdanovskoi str., Kyiv, 03022
Nonprofit Organization National Cancer Institute
E-mail: slyalkin@yahoo.com














Leave a comment