Фактори прогнозу при раку ободової кишки
Татарин Б.Б.1, Крижанівська А. Є.1, Романчук В.Р.2, Голотюк В.В.2
- 1Державний вищий навчальний заклад «Івано-Франківський національний медичний університет»
- 2Комунальний заклад «Прикарпатський клінічний онкологічний центр», Івано-Франківськ
Резюме. В основу дослідження покладено результати спостереження за 973 хворими на рак ободової кишки (РОК). Вивченню та оцінці підлягали такі прогностичні фактори, як локалізація пухлини (відділ ураження ободової кишки), вік пацієнта на момент встановлення діагнозу, стать, ступінь диференціації пухлини G. Усіх пацієнтів ми розподілили відповідно до стадійності захворювання (система TNM). У дослідження залучено пацієнтів з ІІ, ІІІ та ІV стадіями раку. Аналіз отриманих результатів ми проводили, порівнюючи досліджувані показники всередині кожної із стадій РОК та разом для загальної кількості хворих, визначаючи вплив цих критеріїв на виживаність. При встановленні впливу ступеня диференціації пухлини G на загальну виживаність пацієнтів з РОК для загальної кількості хворих можна відмітити практично однакові показники при G1 та G2 (при 5-річному спостереженні) та значно гіршу виживаність у групі G3. При аналізі як прогностичного фактора місця локалізації первинної пухлини у пацієнтів з РОК можна констатувати слабку залежність загальної виживаності хворих з ІІІ стадією від місця локалізації пухлини, тоді як при ІІ та IV стадії досліджуваної залежності не отримано.
Одержано 18.02.2018
Прийнято до друку 26.03.2018
Вступ
Рак ободової кишки (РОК) на сьогодні — одна з найбільш розповсюджених злоякісних пухлин як в Україні, так і у світі. Щорічно у світі діагностують до 1 млн нових випадків раку цієї локалізації. За даними Національного канцер-реєстру України, захворюваність в Україні на РОК станом на 2016 р. становить 22,2 на 100 тис. і в абсолютних числах — майже 9 тис. нових випадків щороку при смертності 12,8 на 100 тис. населення. РОК посідає четверте місце у структурі захворюваності у чоловіків та сьоме — у жінок (станом на 2016 р.). У структурі смертності (уточнена інформація за 2015 р.) РОК у чоловіків знаходиться на четвертому місці, у жінок — на другому, причому кількість пацієнтів, що не прожили і року з моменту встановлення діагнозу, становить 34,5% [1, 3, 4, 6].
Згідно з різними джерелами літератури виділяють низку прогностичних факторів, які впливають на виживаність пацієнтів. До негативних прогностичних факторів належать:
- III–IV стадія захворювання на момент встановлення діагнозу;
- інвазія пухлини у всі шари кишкової стінки;
- наявність віддалених метастазів;
- ураження лімфатичних вузлів;
- ступінь диференціювання пухлини G3, G4;
- рівень раково-ембріонального антигену >25,0 нг/мл;
- негативні маркери MSI, DCC;
- позитивний маркер TS;
- мутації К-RAS, BRAF;
- недостатня радикальність хірургічного втручання;
- наявність декомпенсованої супутньої патології у пацієнтів;
- молодий та старечий вік пацієнтів;
- несприятливі соціальні фактори (відсутність соціальної або психологічної підтримки) [2, 5, 7–10].
Наразі з розвитком технологій більшість наукових робіт та досліджень спрямовані на детальний аналіз генетичних маркерів та їхній вплив на специфіку лікування та прогноз при РОК, тому нам видалося цікавим дослідити точний вплив локалізації пухлини (відділ ураження ободової кишки) та ступеня диференціації пухлини G на загальну виживаність пацієнтів, оскільки в літературі є різні погляди на їхню прогностичну значущість.
Об’єкт і методи дослідження
В основу роботи покладено результати спостереження за 973 хворими на РОК, що проходили лікування в Комунальному закладі «Прикарпатський клінічний онкологічний диспансер» протягом 2012–2016 рр.
Аналізували такі прогностичні фактори, як локалізація пухлини (відділ ураження ободової кишки), вік пацієнта на момент встановлення діагнозу, стать, ступінь диференціації пухлини G.
Усіх пацієнтів ми розподілили відповідно до стадійності захворювання (система TNM). У дослідження залучено пацієнтів з ІІ, ІІІ та ІV стадіями раку. Аналіз отриманих результатів ми проводили, порівнюючи досліджувані показники всередині кожної зі стадій РОК та разом для загальної кількості хворих, визначаючи вплив цих критеріїв на виживаність.
І. Визначення ступеня диференціації пухлини G та його вплив на загальну виживаність пацієнтів з РОК
За даними гістологічного дослідження для всіх досліджуваних пацієнтів, незалежно від стадійності захворювання, аденокарциному високого ступеня диференціювання G1 визначено у 92 (12,3%) хворих, помірно диференційовану аденокарциному G2 — у 572 (76,8%), низькодиференційовану аденокарциному G3 — у 76 (10,2%), недиференційовану пухлину — у 5 (0,7%) випадках.
Ми визначили кумулятивну виживаність пацієнтів з РОК для всієї вибірки хворих, враховуючи розподіл за диференціацією пухлини на G1, G2 та G3 (рис. 1).
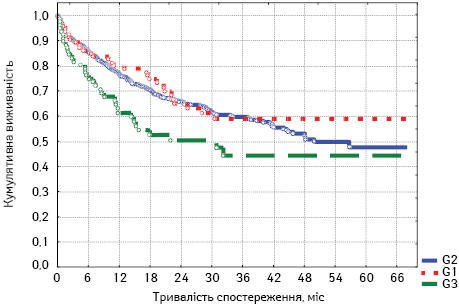
Згідно з розрахунками, р=0,02400, що свідчить про достовірність впливу ступеня диференціації пухлин G на показник кумулятивної виживаності пацієнтів для загальної кількості досліджуваних хворих.
Відповідно до отриманих результатів ми розрахували відсоток загальної виживаності хворих на РОК, спираючись на ступінь диференціації пухлини, проте не враховуючи стадію раку (табл. 1).
| Час спостереження, міс | Пацієнти, котрі вижили, % | Стандартна похибка | ||||
| G1 | G2 | G3 | G1 | G2 | G3 | |
| 6 | 85,6 | 85,3 | 76,3 | ±3,7 | ±1,5 | ±4,8 |
| 12 | 80,0 | 76,9 | 59,8 | ±4,2 | ±1,8 | ±5,6 |
| 24 | 65,4 | 65,7 | 49,6 | ±5,4 | ±2,1 | ±6,0 |
| 36 | 59,4 | 59,6 | 42,3 | ±5,9 | ±2,3 | ±6,7 |
| 48 | 56,5 | 52,8 | 38,1 | ±6,3 | ±2,7 | ±7,2 |
| 60 | 50,8 | 47,1 | 27,7 | ±8,0 | ±3,5 | ±10,9 |
Аналізуючи отримані результати, можна відзначити вагомий вплив ступеня диференціації пухлин на загальну виживаність пацієнтів.
Відповідно, відсоток пацієнтів, що вижили, з високим ступенем диференціації пухлини в 12 міс становить 80,0%, помірним та низьким — відповідно 76,9 та 59,8%. При подальшому спостереженні відзначаємо, що у 24 міс у хворих із високим та помірним ступенем диференціації пухлини фактично однаковий рівень загальної виживаності: 65,4 та 65,7% відповідно, тоді як у пацієнтів із низьким ступенем диференціації — 49,6%. Така сама картина відмічається і в 36 міс — 59,4 та 59,6% при G1 та G2 і 42,3% — при G3. Проте при подальшому спостереженні, а саме у 48 міс, кращих результатів досягнуто у групі G1 — 56,5% проти 52,8% — для G2, тенденція зберігається і при порівнянні 5-річної загальної виживаності: для G1 — 50,8% проти 47,1% — для G2.
Для більшого розуміння впливу ступеня диференціації пухлини на загальну виживаність проведено також аналіз постадійно: для пацієнтів з ІІ (рис. 2), ІІІ (рис. 3) та IV стадією захворювання (рис. 4).
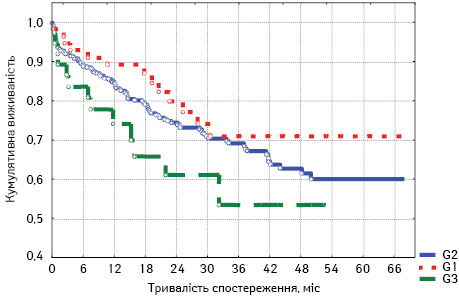
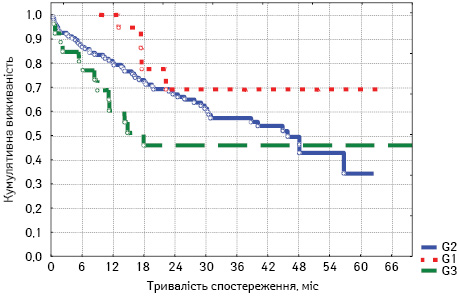
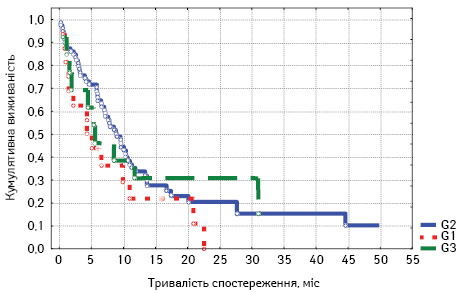
Відповідно до отриманих результатів розраховано загальну виживаність хворих на РОК з огляду на ступінь диференціації пухлини з урахуванням стадійності захворювання.
При ІІ стадії аденокарциному високого ступеня диференціювання G1 відмічено у 56 (12,4%) пацієнтів, помірно диференційовану аденокарциному G2 — у 359 (79,2%), низькодиференційовану аденокарциному G3 — відповідно у 37 (8,2%), недиференційовану пухлину — в 1 (0,2%) випадку.
Аналізуючи дані (табл. 2), відзначаємо, що загальна виживаність хворих із високим та помірним ступенем диференціації пухлини фактично однакова у кожний досліджуваний часовий інтервал, тоді як у пацієнтів з низьким ступенем диференціації злоякісного утворення значно гірші показники.
| Час спостереження, міс | Пацієнти, котрі вижили, % | Стандартна похибка | ||||
| G1 | G2 | G3 | G1 | G2 | G3 | |
| 12 | 88,9 | 84,7 | 71,1 | ±4,3 | ±1,9 | ±7,8 |
| 24 | 80,0 | 74,2 | 58,9 | ±5,7 | ±2,5 | ±9,1 |
| 36 | 71,1 | 69,0 | 49,2 | ±7,0 | ±2,8 | ±10,6 |
| 48 | 66,9 | 62,6 | 39,1 | ±7,8 | ±3,3 | ±12,4 |
| 60 | 58,6 | 58,1 | – | ±10,6 | ±4,3 | – |
У пацієнтів з ІІІ стадією пухлинного процесу аденокарциному G1 ступеня диференціації відзначено у 20 (11,0%) випадках, G2 — у 134 (73,6%), G3 — у 26 (14,3%), G4 — у 2 (1,1%).
Аналіз показав, що поганим прогностичним фактором може вважатися G3, тоді як загальна виживаність у групах G1 та G2 не сильно варіюється, а після 2-річного спостереження — взагалі є кращою для групи G2 (табл. 3).
| Час спостереження, міс | Пацієнти, котрі вижили, % | Стандартна похибка | ||||
| G1 | G2 | G3 | G1 | G2 | G3 | |
| 12 | 95,0 | 80,1 | 63,5 | ±4,9 | ±3,5 | ±9,2 |
| 24 | 67,6 | 67,1 | 47,4 | ±12,4 | ±4,3 | ±10,2 |
| 36 | 55,8 | 57,2 | 40,6 | ±14,9 | ±4,9 | ±10,8 |
| 48 | 40,7 | 49,1 | 33,2 | ±16,9 | ±5,7 | ±11,1 |
При ІV стадії аденокарциному G1 відзначено у 16 (14,5%) пацієнтів, G2 — у 79 (71,8%), G3 — у 13 (11,8%), G4 — у 2 (1,8%) хворих.
Відповідно, при аналізі даних (табл. 4) ступінь диференціації пухлини G не може розглядатися у пацієнтів з IV стадією РОК як прогностичний фактор.
| Час спостереження, міс | Пацієнти, котрі вижили, % | Стандартна похибка | ||||
| G1 | G2 | G3 | G1 | G2 | G3 | |
| 6 | 41,9 | 66,0 | 46,7 | ±12,5 | ±5,4 | ±12,9 |
| 18 | 16,8 | 25,1 | 23,3 | ±10,0 | ±5,4 | ±10,9 |
Для узагальнення отриманого масиву даних ми порівняли відсоткову загальну виживаність пацієнтів при 5-річному спостереженні залежно від стадії захворювання та ступеня диференціювання пухлини (табл. 5).
| Ступінь диференціювання |
ІІ стадія | ІІІ стадія | ІV стадія |
| G1 | 58,6 | 40,7 | 16,8 |
| G2 | 58,1 | 49,1 | 25,1 |
| G3 | – | 33,2 | 23,3 |
Таким чином, для хворих на РОК ІІ та ІІІ стадії кращі показники відмічено в групах із високим та середнім ступенем диференціювання пухлини порівняно з групою G3. Причому у пацієнтів з РОК ІІІ стадії краща виживаність демонструється саме в групі G2.
У хворих на РОК IV стадії результати виявилися парадоксальними, оскільки група пацієнтів з G1 показала найгірший відсоток 5-річної загальної виживаності. Отже, щодо IV стадії РОК ми не можемо спиратися на фундаментальні дані літератури, стверджуючи про перевагу у прогнозі загальної виживаності пацієнтів з високодиференційованим раком над низькодиференційованим.
ІІ. Визначення місця локалізації пухлини та її вплив на загальну виживаність пацієнтів при РОК
У ході дослідження проводився аналіз впливу локалізації пухлини в ободовій кишці на загальну виживаність пацієнтів. Такий зв’язок вивчали залежно від стадії РОК.
Аналіз отриманих результатів показав, що найкраща загальна виживаність у пацієнтів з ІІ стадією РОК відмічається при локалізації пухлини у поперечно-ободовій та висхідній ободовій кишці (28,1 та 28,0 відповідно) (табл. 6, рис. 5).
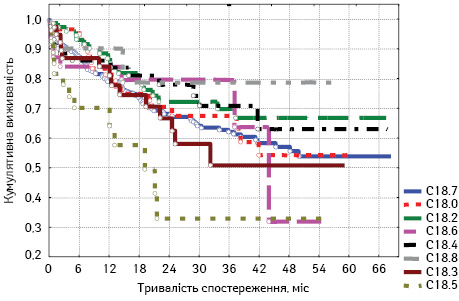
Проте критерій достовірності р=0,16269, отже, ми не можемо стверджувати про вірогідність отриманих результатів.
| Локалізація | Медіана, міс | Середнє, міс | Стандартна похибка |
| C18.7 | 22,0 | 25,1 | 1,1 |
| C18.0 | 21,3 | 25,3 | 2,3 |
| C18.2 | 21,9 | 28,0 | 2,3 |
| C18.6 | 20,2 | 20,5 | 2,7 |
| C18.4 | 29,0 | 28,1 | 2,6 |
| C18.8 | 19,3 | 26,8 | 6,6 |
| C18.3 | 18,9 | 21,6 | 2,4 |
| C18.5 | 10,3 | 15,1 | 3,3 |
| Усього | 20,9 | 24,8 | 0,8 |
Аналіз отриманих результатів для пацієнтів з ІІІ стадією вказує на певну аналогію з ІІ стадією РОК, оскільки саме при локалізації пухлини у поперечно-ободовій та висхідній ободовій кишці відмічають найкращі показники загальної виживаності пацієнтів (31,4 та 25,0 відповідно) (табл. 7, рис. 6).
| Локалізація | Медіана, міс | Середнє, міс | Стандартна похибка |
| C18.7 | 17,4 | 21,4 | 1,8 |
| C18.0 | 16,7 | 24,3 | 2,9 |
| C18.2 | 22,3 | 25,0 | 3,1 |
| C18.4 | 22,9 | 31,4 | 5,2 |
| C18.3 | 9,2 | 15,6 | 3,0 |
| Усього | 17,1 | 22,8 | 1,3 |
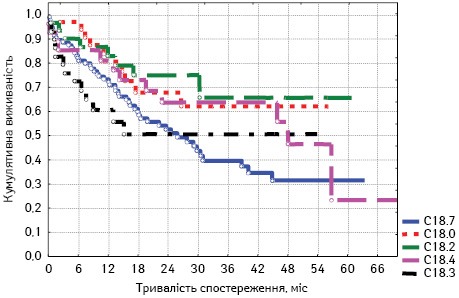
Проте відмінністю ІІІ стадії є критерій достовірності, а саме: р=0,06972. Отже, можна констатувати слабку залежність загальної виживаності пацієнтів з РОК ІІІ стадії від місця локалізації пухлини.
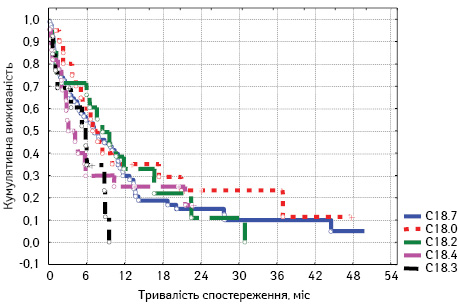
При аналізі вищеперерахованих показників для пацієнтів з ІV стадією РОК з’ясовано, що критерій р=0,39293, тому залежності загальної виживаності від локалізації пухлини немає. У нашому випадку вища загальна виживаність відмічається у пацієнтів з локалізацією пухлини у сліпій, сигмоподібній та висхідній ободові кишці (табл. 8, рис. 7).
| Локалізація | Медіана, міс | Середнє, міс | Стандартна похибка |
| C18.7 | 5,9 | 8,9 | 9,9 |
| C18.0 | 7,4 | 12,4 | 12,5 |
| C18.2 | 7,6 | 8,9 | 8,0 |
| C18.4 | 3,4 | 7,0 | 7,8 |
| C18.3 | 5,2 | 4,7 | 3,3 |
| Усього | 5,9 | 8,7 | 9,5 |
Статистично у досліджуваному масиві пацієнтів (n=973), незалежно від стадійності захворювання, переважає рак сигмоподібної кишки — 448 (46,0%) хворих; за стадіями: ІІ стадія — 276 (49,6%), ІІІ — 95 (39,4%), IV — 77 (44,0%) пацієнтів (табл. 9).
| Локалізація | Стадія ІІ, n (%) |
Стадія ІІІ, n (%) |
Стадія IV, n (%) | Усього, n (%) |
| С18.0 | 58 (10,4) | 32 (13,3) | 20 (11,4) | 110 (11,3) |
| С18.2 | 73 (13,1) | 30 (12,4) | 21 (12,0) | 124 (12,7) |
| С18.3 | 38 (6,8) | 29 (12,0) | 13 (7,4) | 80 (8,2) |
| С18.4 | 43 (7,7) | 27 (11,2) | 22 (12,6) | 92 (9,5) |
| С18.5 | 27 (4,8) | 9 (3,7) | 12 (6,9) | 48 (4,9) |
| С18.6 | 31 (5,6) | 10 (4,1) | 7 (4,0) | 48 (4,9) |
| С18.7 | 276 (49,6) | 95 (39,4) | 77 (44,0) | 448 (46,0) |
| С18.8 | 10 (1,8) | 8 (3,3) | 0 (0) | 18 (1,8) |
| С18.9 | 1 (0,2) | 1 (0,4) | 3 (1,7) | 5 (0,5) |
| Усього | 557 | 241 | 175 | 973 |
ІІІ. Визначення взаємозв’язку віку та стадії РОК
У ході дослідження ми вираховували середній, мінімальний та максимальний вік пацієнтів, асоційований з ІІ, ІІІ та ІV стадією РОК (табл. 10).
| Стадія | n | Середній вік, років | Мінімум, років | Максимум, років | Стандартна похибка |
| ІІ | 557 | 66,1 | 24,0 | 91,0 | 0,46 |
| ІІІ | 241 | 64,4 | 27,0 | 88,0 | 0,8 |
| ІV | 175 | 64,0 | 25,0 | 84,0 | 0,9 |
Аналізуючи отримані результати, відзначаємо, що саме пацієнти з РОК ІІ стадії мають найвищий показник середнього віку, а ІV стадія раку є «наймолодшою» за вищевказаним параметром.
При аналізі достовірності отриманих результатів розраховано такі показники достовірності (табл. 11, 12).
| Порівняння стадій | Показник р | Висновок |
| ІІ–ІІІ | 0,04 | Достовірно |
| ІІ–ІV | 0,02 | Достовірно |
| III–IV | 0,71 | Недостовірно |
| Взаємозв’язок | n | Гамма | Z | p |
| Стадія і G | 745 | 0,159168 | 3,11579 | 0,001835 |
| Статус і G | 745 | –0,093884 | –1,65771 | 0,097375 |
| Стать і G | 745 | –0,073626 | –1,32271 | 0,185930 |
| Локалізація і G | 745 | 0,056535 | 1,24617 | 0,212701 |
Відмічені кореляції значимі при р<0,05000.
Найбільш значна корелятивна залежність існує між стадією та ступенем диференціації пухлини G.
При порівнянні інших досліджуваних показників, наведених у табл. 12, не відмічається корелятивного зв’язку.
Висновок
При визначенні впливу ступеня диференціації пухлини G на загальну виживаність пацієнтів з РОК для загальної кількості хворих можна відмітити практично однакові показники для G1 та G2 (при 5-річному спостереженні) та значно гіршу виживаність у групі G3.
При аналізі як прогностичного фактора місця локалізації первинної пухлини у пацієнтів з РОК отримано такі результати: при ІІ, ІІІ стадії РОК та локалізації пухлини у поперечно-ободовій та висхідній ободовій кишці відмічається найкраща загальна виживаність пацієнтів, проте відмінністю ІІІ стадії є критерій достовірності, а саме: р=0,06972. Отже, можна констатувати слабку залежність загальної виживаності пацієнтів з РОК ІІІ стадії від місця локалізації пухлини, тоді як при ІІ та IV стадії досліджуваної залежності не отримано.
Список використаної літератури
1. Бондарь Г.В., Думанський Ю.В., Попович О.Ю. та ін. (2013) Онкологія. Медицина, Київ, 544 с.
2. Скворцов С.В., Храмченко І.М., Кушлинский Н.Є. (1999) Опухолевые маркеры в оценке степени распространенности опухолевого процесса при злокачественных новообразованиях желудочно-кишечного тракта. Клин. лаб. диагн., 9: 26.
3. Федоренко З.П., Михайлович Ю.Й., Гулак Л.О. та ін. (2016) Рак в Україні, 2014–2015. Захворюваність, смертність, показники діяльності онкологічної служби. Бюл. Нац. канцер-реєстру України, 17, 144 с.
4. Чу Е. (2008) Химиотерапия злокачественных новообразований. Практика, Москва, 477 с.
5. Beahrs O.H. (1971) Factors in the prognosis of colon and rectal cancer. Cancer, 28: 213–217.
6. Boyle P., Leon M.E. (2002) Epidemiology of colorectal cancer. Brit. Med. Bull., 64: 1–25.
7. Hadlund C. (1994) CA 242, а new tumour marker for pancreatic cancer: а comparison with CA 19-9, CA 50 and CEA. Cancer, 70: 487–492.
8. Jean G.W., Shah S.R. (2008) Epidermal growth factor receptor monoclonal antibodies for the treatment of metastatic colorectal cancer. Phatmacotherapy, 28(6): 742–782.
9. Uedo N., Ishikawa H., Narahara H. et al. (2000) Measurement of carcinoembryonic antigen in colonic effluent as a high-risk marker for colorectal carcinoma. Cancer Detect. Prev., 24(3): 290–294.
10. Wagner A.D., Arnold D., Grothey A.A. (2009) Anti-angiogenic therapies for metastatic colorectal cancer. Cochrane Database Syst Rev 2009; 3: CD00539220.
Факторы прогноза при раке ободочной кишки
Государственное высшее учебное заведение «Ивано-Франковский национальный медицинский университет»
Коммунальное учреждение «Прикарпатский клинический онкологический центр», Ивано-Франковск
Резюме. В основу исследования положены результаты наблюдения за 973 больными раком ободочной кишки (РОК). Изучению и оценке подлежали такие прогностические факторы, как локализация опухоли (отдел поражения ободочной кишки), возраст пациента на момент установления диагноза, пол, степень дифференциации опухоли G. Всех пациентов мы распределили в соответствии со стадийностью заболевания (система TNM). В исследование вовлечены пациенты с II, III и IV стадиями рака. Анализ полученных результатов мы проводили, сравнивая исследуемые показатели внутри каждой из стадий РОК и вместе для общего количества больных, определяя влияние данных критериев на выживаемость. При установлении влияния степени дифференциации опухоли G на общую выживаемость пациентов с РОК для общего количества больных можно отметить практически одинаковые показатели при G1 и G2 (при 5-летнем наблюдении) и значительно худшую выживаемость в группе G3. При анализе как прогностического фактора места локализации первичной опухоли у пациентов с РОК можно констатировать слабую зависимость общей выживаемости больных с III стадией от места локализации опухоли, тогда как при II и IV стадии исследуемой зависимости не получено.
рак ободочной кишки; локализация опухоли при раке ободочной кишки; степень дифференциации G при раке ободочной кишки; выживаемость при раке ободочной кишки.
Адреса:
Татарин Богдан Богданович
77440, Івано-Франківськ, вул. Медична, 17
Тел.: +38 (050) 166-90-43
E-mail: boda.tataryn@gmail.com
Correspondence:
Tataryn Bogdan
17 Medychna str., Ivano-Frankivsk 77440
Tel.: +38 (050) 166-90-43
E-mail: boda.tataryn@gmail.com














Leave a comment