Мікроімітаційна модель визначення ступеня ефективності виконання бюджетних програм з онкології
Михайлович Ю.И., Журбенко А.В.
Резюме. Національна стратегія та програми боротьби з раком відіграють важливу роль в оптимізації системи охорони здоров’я і за умови доброї організації та забезпечення достатніми ресурсами можуть допомогти зменшити тягар раку в Україні. У статті розкрито принципи планування та критерії оцінки ефективності бюджетних витрат для реалізації державних онкологічних програм. Наведено приклади показників і запропоновано алгоритм, який може бути використаний як при проектуванні, так і при реалізації програм. Визначено параметри моніторингу для виявлення їхніх переваг та недоліків. Сформульовано умови, виділено структурні одиниці та елементи ефективності. Доведено, що комплексна оцінка ефективності бюджетної програми за вищезазначеними параметрами дозволяє об’єктивно оцінити ефект вкладених коштів і визначити результативність реалізації державної політики в галузі онкології як пріоритетної сфери охорони здоров’я України.
 На сьогодні злоякісні захворювання становлять найбільш серйозну загрозу громадському здоров’ю як в Європі, так і в Україні. Невід’ємні труднощі в боротьбі з раком та неупинно зростаючий тягар захворювання роблять онкологічну патологію однією найважливіших проблем сучасної охорони здоров’я (ОЗ) України і водночас складним для вирішення завданням, особливо в умовах недостатнього фінансування. Незважаючи на стратегічну важливість зазначеної проблеми, і досі ні в українській, ні в зарубіжній практиці не створено єдиної методики, що дозволила б побудувати системну оцінку ефективності реалізованих бюджетних онкологічних програм різного рівня [1].
На сьогодні злоякісні захворювання становлять найбільш серйозну загрозу громадському здоров’ю як в Європі, так і в Україні. Невід’ємні труднощі в боротьбі з раком та неупинно зростаючий тягар захворювання роблять онкологічну патологію однією найважливіших проблем сучасної охорони здоров’я (ОЗ) України і водночас складним для вирішення завданням, особливо в умовах недостатнього фінансування. Незважаючи на стратегічну важливість зазначеної проблеми, і досі ні в українській, ні в зарубіжній практиці не створено єдиної методики, що дозволила б побудувати системну оцінку ефективності реалізованих бюджетних онкологічних програм різного рівня [1].
Аналіз результатів реалізації цілої низки бюджетних програм в Україні свідчить про те, що загальним для більшості з них є невиконання цільових індикаторів та, як наслідок, недосягнення запланованих показників. Ситуація, що склалася, вимагає вироблення і впровадження нових організаційно-методологічних підходів, спрямованих на підвищення ефективності управління фінансовими ресурсами та державними програмами.
Ефективність інвестиційної діяльності державних інститутів розвитку та їх внесок в досягнення модернізаційних цілей у медицині багато в чому визначаються якістю застосовуваних ними критеріїв і методів оцінки ефективності інвестиційних проектів, що претендують на державну підтримку. Специфіка фінансових інститутів розвитку дозволяє і має робити істотний вплив на відбір проектів для фінансування. Якщо основним критерієм прийняття рішення про фінансування інвестиційного проекту для приватного інвестора є позитивна величина чистого дисконтного доходу від участі в ньому, яка свідчить про приріст ринкової вартості власного капіталу інвестора в результаті реалізації проекту, то фінансові державні інститути розвитку повинні орієнтуватися на показники громадської (економічної, соціальної, медичної) і бюджетної ефективності, а також оцінювати шанси на реалізацію проекту в разі неспроможності або відмови від його фінансування чи недофінансування [2].
Постійне зростання витрат на ОЗ, пов’язане з появою нових медичних технологій і ліків, методів діагностики, змін в структурі захворюваності та демографічними проблемами, є загальною тенденцією для розвинених країн світу. Сьогодні Всесвітня організація охорони здоров’я рекомендує витрачати на ОЗ населення не менше 6–6,5% від валового внутрішнього продукту. Україна протягом останніх 25 років витрачає на цілі ОЗ менше 5% від валового внутрішнього продукту, у той час як країни Західної Європи — 8–10%, США — понад 13% [3, 4]. Проте жодна з країн світу не може нескінченно збільшувати свої витрати на ОЗ для забезпечення будь-яких можливих варіантів надання медичної допомоги. Тому для усунення диспропорції між наявними варіантами лікування та обмеженими економічними можливостями наша система ОЗ має приділяти все більше уваги досягненню ефективності медичної допомоги і витратам на неї [4].
При цьому найважливішою тенденцією розвитку систем ОЗ економічно розвинених країн є зміщення пріоритету від максимальної економії витрат при наданні медичної допомоги до максимальної ефективності використання задіяних ресурсів [5].
Зазвичай під поняттям «ефективність» розуміється ступінь досягнення конкретних результатів. При цьому поняття ефективності в ОЗ не може бути ототожнене із загальноекономічною категорією ефективності. У системі ОЗ навіть при застосуванні найбільш кваліфікованої праці і використанні сучасної медичної техніки може бути «нульовий» і навіть «негативний» результат, якщо сама програма була спроектована без цільових параметрів та індикаторів оцінки [6].
Ефективність цілої системи ОЗ, її служб та окремих заходів вимірюється сукупністю показників, кожен з яких характеризує будь-яку сторону процесу медичної діяльності. Вона не може бути визначена однозначно. Стосовно ОЗ виділяють три типи ефективності: соціальну, медичну, економічну.
На відміну від інших галузей народного господарства, результати тих чи інших заходів ОЗ, її служб і програм аналізуються з позицій соціальної, медичної та економічної ефективності, серед яких пріоритетними є медична та соціальна. Без оцінки результатів медичної і соціальної ефективності не може бути визначена й економічна ефективність. Існує взаємозв’язок і взаємозумовленість між ними.
Оскільки критерієм оцінки ефективності медичного догляду в онкологічній галузі можуть бути тільки показники здоров’я в динаміці, а саме зниження захворюваності, смертності, інвалідизації, збільшення тривалості періоду трудової діяльності, збереження трудового потенціалу хворих, підвищення загального та безрецидивного виживання, якості життя, поліпшення стресостійкості та соціальної адаптації, покращення психологічної та фізичної реабілітації, то планування і реалізація онкологічної програми мають здійснюватися на підставі конкретно прописаних релевантних репрезентативних узгоджених оціночних параметрів відповідно до запитів та можливостей сьогодення і прогнозованих ризиків у майбутньому [7].
Тому для правильного планування проекту національної програми та успішного її втілення першочерговим завданням є здійснення аудиту онкологічної служби в усіх регіонах країни, що є основою для розуміння, що саме нам потрібно і скільки коштів ми маємо в неї вкласти, аби отримати позитивний результат. Основною платформою ефективності державної програми мають бути такі елементи: чітке формулювання мети, розробка логічної структури з визначення програмних підцілей для кожного міністерства-учасника та регіональних виконавців, розробка системи моніторингу виконання та оцінки ефективності і результативності програми з розподілом відповідальності за результати виконання програми між міністерствами-учасниками та регіональними виконавцями, розробка системи стимулювання за досягнення показників. На етапі розробок також необхідно спрогнозувати можливі наслідки та результати реалізації державної програми (прямі та непрямі).
Окрім результатів реалізації, доцільно визначити якісні оціночні критерії самої програми на проміжних та кінцевому етапах, її логіку та узгодженість на цих етапах, відповідність стандартам, якість інформаційного, методологічного, технічного, фінансового забезпечення [8].
На основі міжнародного досвіду ми розробили узагальнену мікроімітаційну модель бюджетних програм з онкології в умовах реалізації новітніх інформаційних технологій (рисунок) [8].
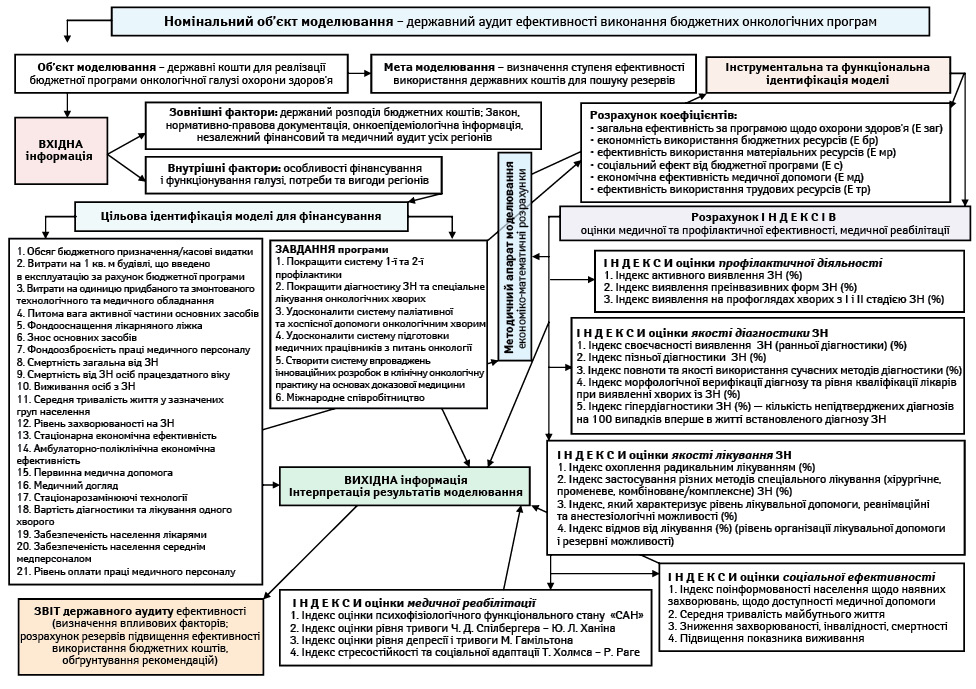
Рисунок. Мікроімітаційна модель визначення ступеня ефективності виконання бюджетних програм з онкології. ЗН — злоякісне новоутворення
Багато експертів вважають, що необхідною умовою удосконалення системи фінансових інститутів розвитку є регулярне проведення зовнішньої порівняльної оцінки результатів їх діяльності. Нами була здійснена спроба проаналізувати завершену «Загальнодержавну програму боротьби з онкологічними захворюваннями на період до 2016 року» (далі — Програма). Необхідно відзначити, що фінансування Програми було призупинено в 2014 р. постановою Кабінету Міністрів України від 01.03.2014 р. № 65. Єдиним параметром, за яким можна було її оцінити, виявився фінансовий компонент — державний та місцеві бюджети (передбачені Програмою та фактично профінансовані). Відсоток виконання стосовно плану становив 63%, стосовно передбаченого Програмою — 35,6%, що свідчить про безсистемність проведення заходів в онкологічній галузі ОЗ, неефективність прийняття управлінських рішень. Тобто нормативи при плануванні були встановлені без наукового обґрунтування, без урахування реального стану справ. Крім того, не були визначені чіткі кількісні та якісні критерії оцінки рівнів (проміжні та кінцеві) виконання Програми. Їх відсутність унеможливила проведення об’єктивного моніторингу та оцінки економічної ефективності. Таким чином, основною проблемою завершеної Програми були беззмістовність їх кількісних характеристик щодо показників ефективності, закладений нереальний для виконання обсяг завдань та заходів, які охоплювали всі складові організації протиракової боротьби, відсутність вивіреного коректного та вчасного фінансування. І в результаті загалом Програма фактично була не виконана, про що свідчать персоніфіковані дані Національного канцер-реєстру України, а саме показники захворюваності і смертності від злоякісних новоутворень, як вагомі критерії онкоепідеміологічного процесу, які не зазнали суттєвих змін за період її дії та у підсумку, — тобто відсутність соціально-економічного ефекту. Цей факт беззаперечно підтверджує нагальну необхідність реструктуризації галузі ОЗ.
Методичні підходи для визначення економічної ефективності системи ОЗ ґрунтуються насамперед на встановленні вартості окремих видів медичних заходів, а також величини збитку, що завдається тими чи іншими захворюваннями. Тому саме вартісні показники повинні лежати в основі визначення економічної ефективності системи ОЗ. У конкретних розрахунках ця ефективність може вимірюватися часткою від ділення суми, що визначає вигоду (економічний ефект) від певного заходу, на суму витрат на нього [1, 9].
Під економічним ефектом зазвичай розуміють економічний збиток, якому вдалося запобігти у результаті застосування комплексу медичних заходів. Він визначається як різниця між економічними збитками внаслідок захворювання або смертності до і після застосування лікувально-профілактичних заходів. А для того щоб вони були правильно застосовані та виконані, показники ефективності повинні відповідати таким вимогам: мати кількісне вираження, бути простими в розрахунку, мати доступну і надійну інформаційну базу [10, 11].
Висновок
Розроблена система аналітичних показників за умови планування Національної програми за створеною моделлю сприятиме істотній економії державних коштів, посилить результативність виконання завдань та заходів програми, дозволить підвищити більш раціональне використання бюджетних коштів, виділених на реалізацію програми. А з плином часу це дасть можливість поліпшити якість спеціалізованого лікування, знизити рівень смертності онкологічних хворих, подовжити тривалість та підвищити якість їх життя.
СПИСОК ВИКОРИСТАНОЇ ЛІТЕРАТУРИ
1. Shoemaker M.L., Holman D.M., Henley S.J., White M.C. (2015) News from CDC: applying a life course approach to primary cancer prevention. Transl. Behav. Med., 5 (2): 131–133.
2. Денисова И.В. (2010) Анализ подходов к оценке эффективности социальных проектов в медицинской сфере. Транспортное дело России, 7: 8–10.
3. Alberg A.J., Cartmell K.B., Sterba K.R. et al. (2013) Outcome evaluation of a state comprehensive cancer control plan: laying the foundation. J. Public Health Manag. Pract., 19(4): 300–307.
4. Evaluating Research Efficiency in the U.S. Environmental Protection Agency. National Academy Press: Washington DC, 2008: 152.
5. Barilari A., Bouvier M. (2010) La LOLF et la nouvelle gouvernance financiere de L’Etat : LGDJ: 266.
6. Issel L.M., Wells R. (2017) Health program planning and evaluation. A practical, systematic approach for community Health, 4-th ed. Jones & Bartlett Learning: 409 р.
7. Issel L.M., Wells R. (2014) Health program planning and evaluation. A practical, systematic approach for community Health, 3-th ed. Jones & Bartlett Learning: 545 р.
8. Smith N., Mitton C., Hiltz M. et al. (2016) A qualitative evaluation of Program Budgeting and marginal analysis in a Canadian Pediatric Tertiary Care Institution. Applied Health Economics and Health Policy, 14(60): 1–10.
9. Bauer U.E., Briss P.A., Goodman R.A. et al. (2014) Prevention of chronic disease in the 21 century: elimination of the leading preventable causes of premature death and disability in the USA. Lancet, 384(9937): 45–52.
10. Julie S., Townsend M.S., Angela R. (2015) What does a performance measurement system tell us about the National Comprehensive Cancer Control Program? J. Public. Health Manag. Pract., 21(5): 449–458.
11. Rochester P.W., Townsend J.S., Given L. et al. (2010) Comprehensive cancer control: progress and accomplishments. Cancer Causes Control, 21(12): 1967–1977.
Микроимитационная модель определения степени эффективности выполнения бюджетных программ по онкологии
Национальный институт рака, Киев
Резюме. Национальная стратегия и программы борьбы с раком играют важную роль в оптимизации системы здравоохранения и при условии хорошей организации и обеспечения достаточными ресурсами могут помочь уменьшить бремя рака в Украине. В статье раскрыты принципы планирования и критерии оценки эффективности бюджетных расходов для реализации государственных онкологических программ. Приведены примеры показателей и предложен алгоритм, который может быть использован как при проектировании, так и при реализации программ. Разработаны параметры мониторинга для выявления их преимуществ и недостатков. Сформулированы условия, выделены структурные единицы и элементы эффективности. Доказано, что комплексная оценка эффективности бюджетной программы по вышеуказанным параметрам позволяет объективно оценить эффект вложенных средств и определить результативность реализации государственной политики в области онкологии как приоритетной сферы здравоохранения Украины.
злокачественные новообразования, алгоритм оценки государственных программ, микроимитационная модель, критериальные показатели.
Адреса:
Михайлович Юрій Йосипович
03022, Київ, вул. Ломоносова, 33/43
Національний інститут раку МОЗ України
Тел.: +38 (044) 257-60-68
E-mail: michailovich@unci.org.ua














Leave a comment