Стан організації онкологічної допомоги населенню областей, що зазнали впливу наслідків аварії на ЧАЕС
Федоренко З.П., Михайлович Ю.Й.
Резюме. Вивчення стану онкологічної допомоги населенню радіаційно забруднених областей порівняно із загальноукраїнським рівнем продемонструвало, що забезпеченість ліжками, розрахованими для лікування пацієнтів онкологічного профілю, нижча за норму в1,4-2,6 раза, у зв’язку з чим понад 30% хворих на рак лікуються у загальнолікувальній мережі. Ліжка в онкологічних стаціонарах функціонують з перевантаженням — 354–370 днів, замість нормативних 340 днів. Охоплення жіночого населення мамографічним скринінгом в усіх областях, окрім Волинської та Рівненської, у 1,6-3,0 раза нижче за середньоукраїнський рівень, у зв’язку з чим занедбаність раку грудної залози досягає 28,0%. Охоплення цитологічним скринінгом населення контамінованих областей на 15,5-42,0% нижче, ніж у цілому по Україні, що зумовлює високий рівень занедбаності раку шийки матки, який перевищує 18,0%. Поліпшення стану протиракової боротьби в контамінованих областях має базуватися на підвищенні матеріально-технічного та кадрового забезпечення, вдосконаленні стану лікувально-діагностичного процесу.
 Вступ
Вступ
Аварія на Чорнобильській атомній електростанції (ЧАЕС) призвела до радіаційного забруднення території більшості областей України та найбільше — Вінницької, Волинської, Київської, Житомирської, Рівненської та Чернігівської.
Згідно з даними статистично-аналітичного довідника [1], станом на 01.01.2006 р. чисельність постраждалих внаслідок аварії на ЧАЕС в Україні сягала 2594 тис. осіб, серед них ліквідаторів — 308,7 тис., евакуйованих — 77,7 тис., жителів забруднених радіонуклідами територій — 480,8 тис., а всього кількість осіб, що зазнали наслідків катастрофи, становить 8% від усієї популяції України.
Проведені авторами епідеміологічні дослідження поширеності злоякісних новоутворень (ЗН) у популяції України після аварії на ЧАЕС довели факт достовірного зростання захворюваності на рак чоловічого, жіночого та дитячого населення нашої країни, а також підвищення кумулятивного ризику захворіти і у чоловіків, і у жінок [2, 3]. Встановлено, що пріоритетну роль у структурі захворюваності чоловічого населення України відіграють ЗН легені, травного каналу, передміхурової залози та сечових органів; жіночого — грудної залози, травного каналу, сечостатевих органів.
Цілеспрямованого вивчення стану організації онкологічної допомоги населенню контамінованих територій дотепер не проводили, що зумовлює актуальність цього дослідження.
Об’єкт і методи дослідження
Вивчення показників організації онкологічної допомоги населенню України та областей, які зазнали впливу наслідків аварії на ЧАЕС, проводили з використанням статистичних даних за 1987–2011 рр. та персоніфікованої інформації про хворих на ЗН із бази даних Національного канцер-реєстру, які були зібрані в усіх регіонах України та перевірені на повноту та якість.
Характеристику стану онкологічної допомоги населенню здійснювали за такими статистичними показниками:
- «не прожили 1 року з числа вперше захворілих» — обчислюють відносно всіх, хто вперше захворів на рак у поточному році, незалежно від обставин встановлення діагнозу — за життя чи посмертно;
- «морфологічно підтверджений діагноз» — це питома вага нових випадків захворювання на ЗН, зареєстрованих у поточному році, діагноз яких верифіковано гістологічно або цитологічно;
- «виявлено хворих на профілактичних оглядах» — обчислюють як відношення кількості хворих, виявлених на профілактичному огляді, у жіночому або чоловічому оглядовому кабінеті, до загальної кількості хворих, зареєстрованих у поточному році;
- «охоплено спеціальним лікуванням первинних хворих» — питома вага хворих, які отримали спеціальне протипухлинне лікування (радикальне, паліативне або профілактичне) упродовж 12 міс з моменту встановлення діагнозу, серед загальної кількості зареєстрованих у поточному році;
- «занедбаність ЗН» — питома вага хворих, які мали IV стадію, з числа первинних;
- «загальнолікарняна летальність» — питома вага померлих серед усіх госпіталізованих.
Окрім того, досліджували загальноприйняті показники, які характеризують матеріально-технічну базу та кадровий склад онкологічних закладів: забезпеченість ліжками на 10 тис. населення та на 1 тис. хворих, які вперше звернулися, середня кількість днів роботи ліжка на рік, середня тривалість перебування хворого на ліжку, обіг ліжка; забезпеченість лікарями-онкологами на 10 тис. населення, навантаженість на 1 лікаря (хворих на рік).
Дослідження проводили з використанням сучасних методів статистичного аналізу, прийнятих в онкології та дескриптивній епідеміології. На основі принципів і методів медичної інформатики виконано контроль якості первинної інформації в базі даних реєстрів.
Результати
Вивчення основних показників організації онкологічної допомоги населенню України та областей, які зазнали впливу наслідків аварії на ЧАЕС, а також їх змін за 25 років проведено за такими параметрами: морфологічна верифікація діагнозу, занедбаність хвороби, охоплення хворих спеціальним лікуванням, виявлення на профілактичних оглядах, летальність хворих до 1 року (табл. 1). Встановлено, що загалом в Україні в 1,5 раза зменшилася кількість хворих, патологію в яких виявлено у занедбаній стадії. Таке саме зниження зареєстровано у Вінницькій, Київській та Чернігівській областях. У Рівненській області цей показник знизився найбільше — у 2,2 раза, в Житомирській — лише у 1,1 раза. У Житомирській, Волинській та Чернігівській областях занедбаність ЗН перевищувала середньоукраїнський рівень.
Таблиця 1. Показники стану організації онкологічної допомоги хворим у 1987 та 2011 рр.
| Адміністративна територія | Із числа вперше захворілих мали IV стадію (згідно з TNM), % | Не прожили 1 року з часу встановлення діагнозу, % | Охоплення спеціальним лікуванням, % |
Морфологічно верифіковано,% |
Виявлено на профілактичних оглядах, % |
|||||
| 1987 р. | 2011 р. | 1987 р. | 2011 р. | 1987 р. | 2011 р. | 1987 р. | 2011 р. | 1987 р. | 2011 р. | |
| Україна | 22,6 | 14,7 | 36,5 | 33,6 | 49,4 | 68,7 | 68,1 | 83,3 | 14,4 | 29,7 |
| Вінницька | 20,8 | 13,5 | 31,9 | 33,1 | 56,6 | 66,4 | 66,2 | 78,1 | 9,6 | 30,8 |
| Волинська | 20,2 | 16,6 | 31,8 | 33,6 | 41,4 | 75,3 | 75,2 | 88,7 | 19,1 | 27,7 |
| Житомирська | 21,7 | 19,6 | 38,1 | 34,2 | 50,5 | 64,7 | 65,6 | 91,0 | 16,3 | 28,3 |
| Київська | 22,2 | 14,7 | 34,6 | 30,2 | 53,1 | 70,7 | 68,3 | 86,1 | 16,2 | 25,9 |
| Рівненська | 30,2 | 13,7 | 35,2 | 36,6 | 39,2 | 67,7 | 58,3 | 72,6 | 12,5 | 34,5 |
| Чернігівська | 28,8 | 18,9 | 42,0 | 34,7 | 45,2 | 73,6 | 69,7 | 85,7 | 11,3 | 21,6 |
Порівняння динаміки змін занедбаності ЗН та дорічної летальності виявило цілковиту невідповідність їх значень, особливо помітну у Волинській та Рівненській областях. Так, при суттєвому зниженні рівня занедбаності ЗН у цих областях дорічна летальність зросла на 1,4–1,8%. У Вінницькій області зазначений показник знизився в 1,5 раза, проте кількість померлих до року зросла на 1,2%.
Вивчення стану організації лікувально-діагностичного процесу показало, що в усіх досліджуваних областях, як і в цілому по Україні, у 1,2–1,8 раза зріс рівень охоплення хворих на ЗН спеціальним лікуванням. На жаль, підвищення цього показника у Вінницькій, Волинській та Рівненській областях не вплинуло на рівень летальності до року. Також зареєстровано позитивну динаміку у показниках морфологічної верифікації ЗН — приріст по Україні становив 15,2%, а в контамінованих областях — від 11,9% у Вінницькій до 25,4% — у Житомирській.
Згідно з інформацією у реєстраційних картах пацієнтів зі ЗН, до 30% хворих в Україні виявляють на профілактичних оглядах, причому цей показник за 25 років зріс у 2–3 рази; проте суттєвого впливу на своєчасність діагностування раку не встановлено, що свідчить про необхідність ретельного перегляду підходів до визначення поняття «виявлено на профоглядах».
Вивчення матеріально-технічної бази онкологічних закладів України в цілому та областей радіаційного контролю зокрема встановило, що за 25 років після аварії на ЧАЕС кількість ліжок для лікування хворих онкологічного профілю збільшилася на 5,3% при зростанні кількості пацієнтів зі ЗН на 6,0% (табл. 2, рисунок).
Таблиця 2. Ліжковий фонд для лікування хворих онкологічного профілю у 1987 та 2011 рр.
| Адміністративна територія | Кількість хворих зі ЗН | Кількість ліжок | ||||
| 1987 р. | 2011 р. | Приріст, % | 1987 р. | 2011 р. | Приріст, % | |
| Україна | 149 661 | 158 584 | 6,0 | 11970 | 12603 | 5,3 |
| Вінницька | 5764 | 5675 | −1,6 | 425 | 370 | −13,0 |
| Волинська | 2641 | 2945 | 11,5 | 200 | 263 | 31,5 |
| Житомирська | 4184 | 3862 | −7,7 | 240 | 250 | 4,2 |
| Київська | 5896 | 5937 | 0,6 | 225 | 284 | 26,2 |
| Рівненська | 2560 | 3126 | 22,1 | 190 | 235 | 23,7 |
| Чернігівська | 3712 | 4035 | 8,7 | 300 | 355 | 18,3 |
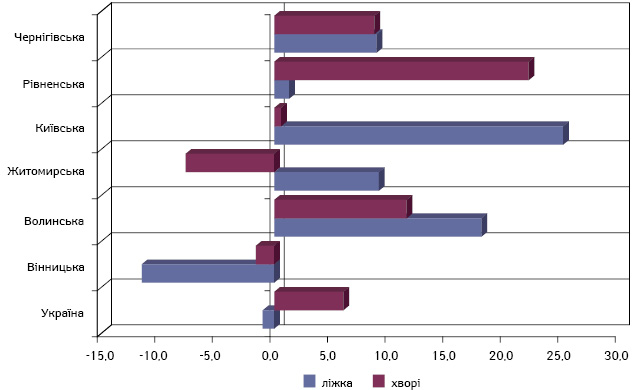
Рисунок. Приріст за 1987–2011 рр. кількості хворих зі ЗН в Україні та областях і забезпеченості їх ліжками
Зазначимо, що, за нормативами Міністерства охорони здоров’я України, показник забезпеченості ліжками має бути на рівні 3,5 на 10 тис. населення та 123,3 на 1 тис. первинних хворих [4]. У Вінницькій області при зменшенні кількості пацієнтів на 1,6% кількість ліжок зменшилася на 13,0%; у Житомирській області при скороченні кількості хворих на 7,7% ліжковий фонд зріс на 4,5%. Найінтенсивніше зростав ліжковий фонд у Київській та Рівненській областях — на 26,2 і 23,7% відповідно, при цьому кількість первинних хворих у Київській області збільшилася лише на 0,6%. У Волинській області приріст ліжкового фонду відбувався утричі активніше, ніж збільшення кількості пацієнтів; у Чернігівській області — у 2,5 раза.
Особливе значення має відносний показник забезпеченості ліжками у перерахунку на 10 тис. населення та на 1 тис. пацієнтів, у яких уперше діагностовано хворобу. З урахуванням динаміки цього процесу виявлено, що дефіцит ліжкового фонду на 10 тис. населення в усіх областях, окрім Рівненської, має тенденцію до зниження (табл. 3). Разом з тим дефіцит ліжок для лікування хворих онкологічного профілю (на 1 тис. вперше захворілих) дещо знизився, проте залишається високим, а у Вінницькій області навіть зріс на 7%.
Таблиця 3. Забезпеченість ліжками для лікування хворих онкологічного профілю у 1987 та 2011 рр.
| Адміністративна територія |
Забезпеченість на 10 тис. населення |
Забезпеченість на 1 тис. уперше захворілих |
Дефіцит ліжок на 10 тис. населення, % | Дефіцит ліжок на 1 тис. уперше захворілих, % | ||||||
| 1987 р. | 2011 р. | Приріст, % | 1987 р. | 2011 р. | Приріст, % | 1987 р. | 2011 р. | 1987 р. | 2011 р. | |
| Україна | 2,3 | 2,8 | 21,7 | 80 | 79,2 | −1,0 | 34,3 | 20,0 | 35,1 | 35,8 |
| Вінницька | 2,2 | 2,3 | 12,5 | 73,7 | 65,2 | −11,5 | 37,1 | 34,3 | 40,2 | 47,1 |
| Волинська | 2,0 | 2,5 | 25,0 | 75,7 | 89,3 | 18,0 | 42,9 | 18,6 | 38,6 | 27,6 |
| Житомирська | 1,6 | 2,0 | 25,0 | 57,4 | 62,6 | 9,1 | 54,3 | 42,9 | 53,4 | 49,2 |
| Київська | 1,2 | 1,7 | 41,7 | 38,2 | 47,8 | 25,1 | 65,7 | 48,6 | 69,0 | 61,2 |
| Рівненська | 2,6 | 2,0 | −23,0 | 74,2 | 75,2 | 1,3 | 25,7 | 42,9 | 39,8 | 39,0 |
| Чернігівська | 2,1 | 3,3 | 57,1 | 80,8 | 88 | 8,9 | 40,0 | 5,8 | 34,5 | 28,6 |
Таким чином, дефіцит ліжкового фонду як у перерахунку на 10 тис. населення, так і на 1 тис. первинних хворих в Україні залишається на рівні 20,0–35,8%, а у контамінованих областях становить 5,8–61,2%. Дефіцит ліжкового фонду в онкологічних закладах України призводить до того, що 16,3% хворих зі ЗН отримують хірургічне лікування в неспеціалізованих закладах, а в контамінованих областях цей показник сягає 31,7% (табл. 4). З урахуванням виявленого дефіциту ліжкового фонду для лікування пацієнтів з онкологічною патологією проведено вивчення ефективності використання останнього (табл. 5). Встановлено, що в Україні ліжка, призначені для хворих на рак, функціонують з перевантаженням, а в контамінованих територіях при нормі роботи одного онкологічного ліжка 340 днів цей показник сягає 370,1 дня. Такий режим експлуатації ліжкового фонду порушує санітарні норми функціонування лікувальних закладів і підвищує небезпеку виникнення внутрішньолікарняної інфекції.
Таблиця 4. Хірургічне лікування хворих із солідними ЗН у 2011 р.
| Адміністративна територія | Усього | В онкозакладах | В інших закладах | ||||
| Зареєстровано, n | Прооперовано, n | % | n | % | n | % | |
| Україна | 156 945 | 73 433 | 46,8 | 59 980 | 81,7 | 11 992 | 16,3 |
| Вінницька | 5306 | 2748 | 51,8 | 2373 | 86,4 | 423 | 15,4 |
| Волинська | 2734 | 1327 | 48,5 | 935 | 70,5 | 421 | 31,7 |
| Житомирська | 3926 | 1972 | 50,2 | 1751 | 88,8 | 227 | 11,5 |
| Київська | 6108 | 3123 | 51,1 | 2494 | 79,9 | 624 | 20,0 |
| Рівненська | 2987 | 1408 | 47,1 | 1024 | 72,7 | 421 | 29,9 |
| Чернігівська | 3810 | 1767 | 46,4 | 1669 | 94,5 | 104 | 5,9 |
Таблиця 5. Ефективність використання ліжкового фонду у 1987 та 2011 рр.
| Адміністративна територія | Середня тривалість роботи ліжка на рік, днів | Середнє перебування хворого на ліжку, днів | Обіг ліжка, днів | Летальність, % | ||||
| 1987 р. | 2011 р. | 1987 р. | 2011 р. | 1987 р. | 2011 р. | 1987 р. | 2011 р. | |
| Україна | 342,0 | 350,5 | 23,0 | 20,7 | 14,9 | 32,8 | 2,5 | 0,8 |
| Вінницька | 351,0 | 361,8 | 21,6 | 21,1 | 15,4 | 30,0 | 2,1 | 0,3 |
| Волинська | 358,0 | 368,3 | 19,9 | 21,5 | 18,0 | 35,5 | 3,2 | 0,3 |
| Житомирська | 340,0 | 370,1 | 18,4 | 20,5 | 18,5 | 33,0 | 2,1 | 0,2 |
| Київська | 357,0 | 363,0 | 22,6 | 26,2 | 15,8 | 38,2 | 3,3 | 0,9 |
| Рівненська | 332,0 | 330,0 | 21,9 | 20,8 | 15,2 | 37,5 | 4,2 | 0,4 |
| Чернігівська | 336,0 | 354,0 | 22,1 | 24,2 | 15,2 | 27,2 | 2,6 | 0,7 |
Термін перебування хворого онкологічного профілю у стаціонарі за досліджуваний період становить 20,5–26,2 дня при середньоукраїнському — 20,6 дня, тобто не відзначено поліпшення організаційної складової лікувального процесу за рахунок інтенсифікації використання ліжкового фонду.
За досліджуваний період у 3–5 разів знизилася загальнолікарняна летальність в Україні та областях радіаційного контролю і становить 0,2–0,9%.
Якщо проаналізувати проблему кадрового забезпечення онкологічних закладів лікарями-онкологами, то стає очевидно, що в усіх областях, окрім Вінницької, цей показник у 1,2–1,5 раза нижчий, ніж у цілому по Україні (табл. 6). Кваліфікаційний рівень онкологів досить високий, оскільки на вищу категорію атестовано понад 50% лікарів України, окрім Волинської області.
Таблиця 6. Забезпеченість лікарями-онкологами в 2011 р.
| Адміністративна територія | Кількість лікарів, n | Забезпеченість на 10 тис. населення | Атестовано на кваліфікаційну категорію | У тому числі вищу | ||
| n | % | n | % | |||
| Україна | 1941 | 0,43 | 1363 | 70,2 | 731 | 53,6 |
| Вінницька | 82 | 0,50 | 56 | 68,3 | 32 | 57,1 |
| Волинська | 38 | 0,37 | 36 | 68,4 | 14 | 38,9 |
| Житомирська | 35 | 0,27 | 26 | 74,3 | 17 | 65,4 |
| Київська | 57 | 0,33 | 42 | 73,7 | 22 | 52,4 |
| Рівненська | 38 | 0,33 | 34 | 79,5 | 20 | 58,8 |
| Чернігівська | 31 | 0,29 | 27 | 87,1 | 22 | 81,5 |
Проведено вивчення завантаженості лікарів-онкологів у досліджуваних областях України (табл. 7). Встановлено, що кожен фахівець цього профілю в Україні в середньому здійснює диспансерний нагляд за 529 хворими на рак, при цьому в Житомирській, Київській та Чернігівській областях цей показник перевищує 700 хворих. З урахуванням того факту, що згідно з функцією лікарської посади до 20% робочого часу лікар-онколог має витрачати на організаційно-методичну, санітарно-просвітницьку роботу, стає очевидним, що рівень завантаженості лікарів-онкологів у контамінованих областях, де наявний дефіцит кадрів, підвищений [5].
Таблиця 7. Навантаженість лікарів-онкологів у 2011 р.
|
Адміністративна територія |
Перебуває на обліку хворих, n | Кількість лікарів-онкологів, n | Навантаженість на 1 лікаря (хворих на рік) |
| Україна | 1 015 593 | 1941 | 529 |
| Вінницька | 37 477 | 82 | 457 |
| Волинська | 18 928 | 38 | 498 |
| Житомирська | 24 442 | 35 | 698 |
| Київська | 42 868 | 57 | 752 |
| Рівненська | 18 695 | 38 | 492 |
| Чернігівська | 24 214 | 31 | 781 |
Важливу роль у діагностиці ЗН відіграють ендоскопічні дослідження. Вивчення стану ендоскопічних відділень та їхньої діяльності показало, що кількість цих підрозділів в Україні за 25 років зросла у 3,7 раза, проте їх оснащення збільшилося лише у 1,2 раза, тому на один ендоскопічний кабінет у 1987 р. припадало 9 апаратів, а у 2011 р. — не більше 3 (табл. 8). Якщо оцінити інтенсивність експлуатації ендоскопічних апаратів, то очевидно, що вона суттєво зросла — у 1,5–2,0 раза. Однак у перерахунку на один робочий день на одному ендоскопічному апараті у зміну виконують не більше 3 досліджень, що свідчить про низьку ефективність використання обладнання. Найменш ефективно працює ендоскопічна апаратура у Київській та Вінницькій областях, хоча занедбаність раку шлунка та прямої кишки у цих регіонах перевищує 30%.
Таблиця 8. Мережа та діяльність ендоскопічної служби у 1987 та 2011 рр.
| Адміністративна територія | Кількість відділень та кабінетів | Кількість апаратів | Виконано досліджень на один діючий апарат | |||
| 1987 р. | 2011 р. | 1987 р. | 2011 р. | 1987 р. | 2011 р. | |
| Україна | 283 | 1035 | 2536 | 2955 | 300,0 | 622,4 |
| Вінницька | 8 | 37 | 46 | 107 | 306,0 | 566,7 |
| Волинська | 8 | 26 | 53 | 75 | 284,0 | 599,3 |
| Житомирська | 19 | 31 | 64 | 96 | 442,6 | 638,6 |
| Київська | 7 | 44 | 34 | 137 | 182,0 | 463,8 |
| Рівненська | 7 | 33 | 46 | 98 | 228,0 | 672,0 |
| Чернігівська | 11 | 35 | 79 | 95 | 307,0 | 660,7 |
Окреме місце у своєчасному виявленні раку грудної залози займають мамографічні дослідження. На жаль, в Україні у 2011 р. функціонувало лише 315 мамографів, на яких виконано не більше 336,5 обстежень на 10 тис. жіночого населення відповідного віку (табл. 9). Значення цього показника перевищує середньоукраїнський рівень лише у Рівненській та Волинській областях, а в інших регіонах у 1,5–2,0 раза нижче, тому рівень занедбаності раку грудної залози у цих областях перевищує 20%, що неприпустимо для візуальних локалізацій ЗН.
Таблиця 9. Функціонування мамографічних апаратів у 2011 р.
| Адміністративна територія | Кількість мамографічних апаратів | Кількість виконаних досліджень | ||
| n | на один апарат | на 10 тис. жіночого населення (вік 15–100 років) | ||
| Україна | 315 | 720 471 | 2287,2 | 336,5 |
| Вінницька | 12 | 8526 | 710,5 | 111,2 |
| Волинська | 6 | 23 191 | 3865,2 | 509,7 |
| Житомирська | 7 | 12 644 | 1806,3 | 214,3 |
| Київська | 12 | 21 114 | 1759,5 | 263,2 |
| Рівненська | 9 | 22 346 | 2482,9 | 448,4 |
| Чернігівська | 8 | 11 367 | 1420,9 | 214,8 |
Важливу роль у своєчасному виявленні раку репродуктивних органів жінок відіграють оглядові кабінети. Проведені дослідження встановили, що їхня кількість в Україні в цілому зросла у 1,8 раза (окрім Рівненської області, де кількість кабінетів залишилася без змін): від 1,2 раза — у Вінницькій до 2,7 раза — у Чернігівській області (табл. 10).
Таблиця 10. Діяльність оглядових кабінетів і централізованих цитологічних лабораторій
| Адміністративні території | Кількість оглядових кабінетів | Кількість цитологічних лабораторій |
Виконано цитологічних досліджень (на 10 тис. населення) |
|||
| 1987 р. | 2011 р. | 1987 р. | 2011 р. | 1992 р.* | 2011 р. | |
| Україна | 1166 | 2138 | 57 | 55 | 2981,1 | 4492,7 |
| Вінницька | 35 | 41 | 1 | 1 | 1806,4 | 2613,3 |
| Волинська | 17 | 25 | 1 | 2 | 2585,2 | 3127,2 |
| Житомирська | 30 | 41 | − | − | 3210,8 | 3831,7 |
| Київська | 59 | 105 | 1 | 1 | 823,5 | 2678,6 |
| Рівненська | 24 | 24 | 2 | 3 | 2227,5 | 3531,4 |
| Чернігівська | 15 | 40 | − | − | 2161,5 | 2576,6 |
*Дані за попередні роки відсутні.
Цитологічні дослідження мають суттєве значення у скринінгових дослідженнях та клінічній діагностиці раку. Для проведення цитологічних досліджень створена мережа лабораторій, кількість яких за 25 років в Україні зменшилася, а в досліджуваних регіонах майже не змінилася. Зазначимо, що у Житомирській та Чернігівській областях не зареєстровано жодної централізованої цитологічної лабораторії, у зв’язку з чим показник цитологічних досліджень на 10 тис. населення Чернігівської області у 1,7 раза нижчий, ніж загалом по Україні. За період 1992–2011 рр. кількість цитологічних досліджень на 10 тис. населення в Україні зросла у 1,5 раза, найбільший приріст показника зареєстровано у Київській області— у 3,3 раза, у Рівненській ефективність цитологічного скринінгу підвищилася у 1,6 раза, у решті областей — у 1,2 раза.
Висновок
Таким чином, вивчення стану онкологічної допомоги населенню радіаційно забруднених областей порівняно із загальноукраїнським рівнем продемонструвало, що:
- рівень забезпеченості ліжками для лікування пацієнтів онкологічного профілю нижчий за нормативний у 1,4–2,6 раза, у зв’язку з чим понад 30% хворих на рак лікуються у загальнолікувальній мережі;
- ліжка, передбачені для перебування в стаціонарі пацієнтів з онкологічними захворюваннями, функціонують із перевантаженням, оскільки замість нормативних 340 працюють 354–370 днів;
- охоплення жіночого населення мамографічним скринінгом в усіх областях, окрім Волинської та Рівненської, у 1,6–3,0 раза нижче за середньоукраїнський рівень, у зв’язку з чим занедбаність раку грудної залози досягає 28,0%;
- охоплення цитологічним скринінгом населення контамінованих областей на 15,5–42,0% нижче, ніж в цілому по Україні, що зумовлює високий рівень занедбаності раку шийки матки, який перевищує 18,0%;
- поліпшення стану протиракової боротьби в контамінованих областях має базуватися на підвищенні матеріально-технічного та кадрового забезпечення, вдосконалення стану лікувально-діагностичного процесу.
Список використаної літератури
1. Стан здоров’я потерпілого населення України через 20 років після Чорнобильської катастрофи: Статистично-аналітичний довідник у двох частинах (2007) / Під ред.: Ю. Гайдаєва. К., ТЕХМЕДЕКОЛ. 177 с.
2. Присяжнюк А.Е., Киндзельский Л.П., Федоренко З.П. и др. (1988) Итоги деятельности онкологической, рентгенологической и радиологической служб Украинской ССР в 1985, 1986, 1987 гг. Киев, 81 с.
3. Федоренко З.П., Гулак Л.О., Горох Е.Л. та ін. (2012) Рак в Україні, 2010–2011. Захворюваність, смертність, показники діяльності онкологічної служби. Бюл. Нац. канцер-реєстру України, 13: 124 с.
4. Присяжнюк А.Е., Федоренко З.П., Войкшнарас Е.Б. и др. (1987) Определение перспективной потребности населения в конечном фонде для лечения онкологических больных и его рациональной структуре. Ведомственная инструкция, 11 с.
5. Присяжнюк А.Е., Федоренко З.П., Гусилетова Н.В. и др. (1987) Плановая функция врачебной должности и структура рабочего времени врача-онколога онкологического кабинета центральной районной больницы. Ведомственная инструкция, 11 с.
Состояние организации онкологической помощи населению областей, подвергшихся влиянию последствий аварии на ЧАЭСЗ
Национальный институт рака, Киев
Резюме. Изучение состояния онкологической помощи населению радиационно загрязненных областей по сравнению с общеукраинским уровнем продемонстрировало, что обеспеченность койками для лечения больных онкологического профиля ниже нормативного в 1,4–2,6 раза, в связи с чем свыше 30% больных раком лечатся в общелечебной сети. Койки в онкологических стационарах функционируют с перегрузкой — 354-370 дней, вместо нормативных 340 дней. Охват женского населения мамографическим скринингом во всех областях, кроме Волынской и Ривненской, в 1,6–3,0 раза ниже среднеукраинского уровня, в связи с чем запущенность рака грудной железы достигает 28,0%. Охват цитологическим скринингом населения контаминированных областей ниже на 15,5–42,0%, чем в среднем по Украине, что предопределяет высокий уровень запущенности рака шейки матки — свыше 18,0%. Улучшение состояния противораковой борьбы в контаминированных областях должно базироваться на повышении материально-технического и кадрового обеспечения, усовершенствовании лечебно-диагностического процесса.
показатели деятельности онкологической службы, контаминированные территории, обеспеченность онкологическими койками.
Адреса:
Федоренко Зоя Павлівна
03022, Київ, вул. Ломоносова, 33/43
Національний інститут раку
Тел.: (044) 257-76-14
E-mail: root@ucr.kiev.ua














Leave a comment