Особливості клінічного перебігу та діагностики рецидивів передраку та раку шийки матки у хворих після деструктивних методів лікування
Лигирда Н.Ф., Воробьева Л.И., Кротевич М.С., Свинцицкий В.С., Скорода Л.В.
Резюме. Вивчено особливості анамнезу, клінічного перебігу, діагностики рецидивів передраку та раку шийки матки у пацієнток, у яких було застосовано деструктивні методи лікування при епітеліальній патології шийки матки в минулому. Обстежено 97 пацієнток із рецидивами передраку та раку шийки матки. Встановлено, що важливим є детальний збір анамнестичних даних, вивчення медичної документації та дослідження гістологічних препаратів, одержаних на первинному етапі лікування. При виявленні рецидиву передраку та раку шийки матки після деструктивних методів лікування є обов’язковим виконання усіх стандартних обстежень: цитологічного дослідження матеріалу з ектоцервікса, ендоцервікса, розширеної кольпоскопії, біопсії та цервікального кюретажу. Діагностика передракової патології та раку шийки матки у хворих із рецидивами має особливості внаслідок «маскування» пухлини, зміщення зони епітеліального стику у цервікальний канал, розташування осередків атипового епітелію у товщі строми та недоступності патологічних вогнищ для оцінки при кольпоскопії та цитологічного забору матеріалу. Виконання повторних аблятивних (деструктивних) процедур у пацієнток із рецидивами передраку та раку шийки матки після деструктивних методів лікування є неприйнятним. Таким пацієнткам необхідно провести ексцизію шийки матки з подальшим гістологічним дослідженням видаленого матеріалу
Вступ
Діагностика та лікування передраку шийки матки — актуальна проблема клінічної онкогінекології, оскільки своєчасна і адекватна терапія пацієнток із цією патологією є вторинною профілактикою інвазивного раку шийки матки (РШМ).
До методів лікування відносять деструктивні (аблятивні) методи: кріодеструкцію, лазерну деструкцію (вапоризація), діатермоконізацію, обробку хімічними препаратами. Якщо 10–20 років тому найуживанішим і найпопулярнішим був метод кріодеструкції, то останніми роками набула широкого використання радіохвильова коагуляція. До ексцизійних методів хірургічного лікування належать: діатермоексцизія, у тому числі й конізація, лазерна, ножова та радіохвильова ексцизія.
Вибір оптимального методу лікування залежить від клінічного діагнозу, розміру та локалізації ураження (рис. 1, 2), досвіду лікаря, наявності обладнання та інших факторів. При застосуванні деструктивних методів лікування неможливо провести контроль якості виконання процедури (глибину деструкції усієї площі ураження під аплікатором — рис. 3, 4). Деструктивні (аблятивні) методи лікування можуть застосовуватися лише після повного виключення інвазивного раку. Початково невиявлені ураження з осередками інвазивного раку після проведених деструктивних заходів можуть продовжувати персистувати на шийці матки. У таких пацієнток РШМ виявляють у занедбаних стадіях (рис. 5, 6). Причому після деструктивних впливів на шийку матки (внаслідок переміщення епітеліального сквамозно-циліндричного стику у цервікальний канал) клінічні методи обстеження, у тому числі цитологічний та кольпоскопічний, стають неінформативними. Відбувається так зване маскування пухлини у товщі сполучно-м’язевого шару шийки матки, вкритого нормальним багатошаровим епітелієм (див. рис. 3, 5–7).
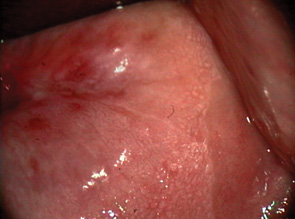
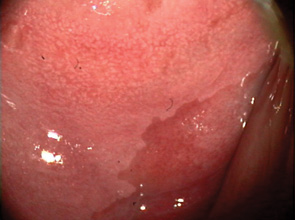
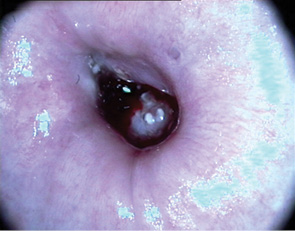
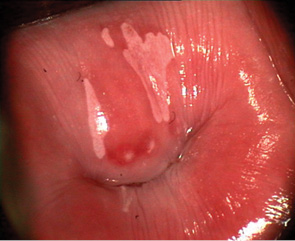
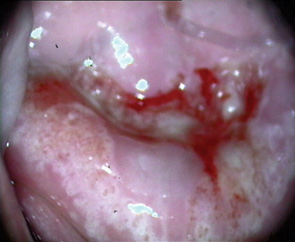
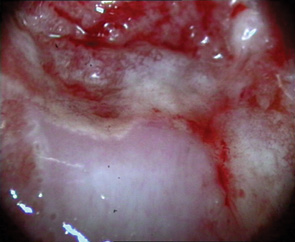
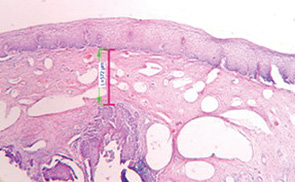

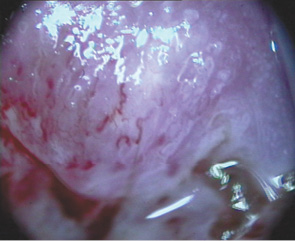
Мета — вивчити особливості анамнезу, клінічного перебігу, діагностики рецидивів передраку та раку шийки матки у пацієнток, яким було проведено деструктивне лікування епітеліальної патології шийки матки в минулому.
Об’єкт і методи дослідження
Обстежено 97 пацієнток, що звернулися до консультативної поліклініки Національного інституту раку з рецидивом та продовженням хвороби (prolongatio morbi) передраку та раку шийки матки, у яких в анамнезі були застосовані деструктивні методи лікування епітеліальної патології шийки матки.
Усім пацієнткам проведено загальноклінічне обстеження з цитологічним, кольпоскопічним, гістологічним дослідженням матеріалу біоптату та кюретажу шийки матки. Проведено лікування в обсязі діатермоексцизії шийки матки з гістологічним дослідженням і морфометрією та хірургічне лікування відповідно до TNM.
Результати та їх обговорення
Основними застосованими в анамнезі деструктивними методами були кріодеструкція — у 38 (39,2±5,0%) та діатермокоагуляція — у 26 (26,8±4,5%) хворих із патологією шийки матки. Такий розподіл має практичне пояснення — широке розповсюдження цих методів у лікувальній мережі.
Привертає увагу той факт, що у третини хворих (33,0±4,8%) із патологією шийки матки деструктивні методи застосовували 2 та більше разів після неуспішності первинного лікування (табл. 1). Подальший аналіз анамнестичних та клінічних даних показав неприйнятність такого підходу.
Таблиця 1. Розподіл пацієнток відповідно до застосованого деструктивного методу лікування патології шийки матки, n (%)
| Вид лікування | Проведено 1 раз | Проведено 2 рази та більше | Усього |
| Діатермокоагуляція | 20 (20,6±4,1) | 6 (6,2±2,5) | 26 (26,8±4,5) |
| Кріодеструкція | 24 (24,7±4,4) | 14 (14,4±3,0) | 38 (39,2±5,0) |
| Лазерна деструкція | 8 (8,3±2,8) | 8 (8,3±2,8) | 16 (16,5±3,8) |
| Обробка хімічними препаратами | 5 (5,2±2,3) | 2 (2,1±1,4) | 7 (7,2±2,6) |
| Радіохвильова терапія | 8 (8,3±2,8) | 2 (2,1±1,4) | 10 (10,3±3,1) |
| Усього | 65(67,0 ± 4,8) | 32 (33,0±4,8) | 97 (100) |
Аналіз розподілу за часом виявлення рецидивів показав, що вірогідно частіше — у 48 (49,5±5,1%) випадках — рецидиви виявляють в інтервалі до 1 року після проведення деструктивного лікування, що можна пояснити динамічним спостереженням за пацієнтами після лікування, а також тим, що виявлені рецидиви є продовженням передраку та раку шийки матки внаслідок неефективної діагностики та некоректного застосування саме деструктивного впливу на шийку матки. Причому при детальному аналізі розподілу рецидивів відповідно до застосованого впливу ми не виявили вірогідної різниці між виникненням рецидивів залежно від методу деструкції (табл. 2).
Таблиця 2. Розподіл пацієнток за часом виявлення рецидиву після застосування деструктивних методів лікування, n (%)
| Вид лікування | До 1 року | Від 1 до 5 років | Від 5 до 10 років | Понад 10 років | Усього |
| Діатермокоагуляція | 10 (10,3±3,1) | 8 (8,3±2,8) | 6 (6,2±2,5) | 2 (2,1±1,4) | 26 (26,8±4,5) |
| Кріодеструкція | 15(15,6±3,7) | 12 (12,4±3,3) | 8 (8,3±2,8) | 3 (3,1±1,8) | 38 (39,2±5,0) |
| Лазерна деструкція | 9 (9,3±3,0) | 5 (5,2±2,3) | 2 (2,1±1,4) | – | 16 (16,5±3,8) |
| Обробка хімічними препаратами | 6 (6,2±2,5) | 1 (1,0±1,0) | – | – | 7 (7,2±2,6) |
| Радіохвильова терапія | 8 (8,3±2,8) | 2 (2,1±1,4) | – | – | 10 (10,3±3,1) |
| Усього | 48 (49,5±5,1)1, 2, 3 |
28 (28,9±4,6) |
16 (16,5±3,8) |
5 (5,2±2,3) |
97(100) |
1Різниця, вірогідна відносно показника групи 1–5 років, p<0,05; 2різниця, вірогідна відносно показника групи 5–10 років, p<0,05; 3різниця, вірогідна відносно показника групи понад 10 років, p<0,05.
Аналіз анамнестичних даних показав, що у половини обстежених пацієнток — 51 (52,6±5,1%) хвора — встановити патологію, яка підлягала деструктивному лікуванню в минулому, неможливо через відсутність медичної документації або ж її втрату та дефекти попереднього обстеження. Третина пацієнток взагалі свідомо чи несвідомо замовчували сам факт наявності в минулому втручання на шийці матки. На прохання лікаря 9 (9,3±3,0%) пацієнток відновили виписку та надали на консультацію скельця гістологічних препаратів біопсій та цервікального кюретажу. Отже, у 42 (43,3±5,0%) пацієнток на момент виявлення рецидиву достеменно неможливо було встановити діагноз епітеліальної патології шийки матки, яка піддавалася лікуванню в минулому.
При проведенні детального аналізу медичної документації, анамнестичних даних та клінічної картини встановлено тактичні помилки діагностики при плануванні первинного лікування:
- огляд жінки гінекологом без цитологічного обстеження шийки матки;
- неадекватний забір матеріалу для цитологічного дослідження (неінформативний цитологічний мазок);
- недостатнє використання сучасних методів діагностики, у тому числі розширеної кольпоскопії; неадекватна оцінка їх результатів.
Основні тактичні помилки при плануванні застосування деструктивних методів лікування:
- відсутність цитологічного обстеження стану цервікального каналу;
- орієнтація лише на цитологічний висновок без біопсії та цервікального кюретажу;
- планування органозберігаючого лікування без проведення біопсії та вискрібання цервікального каналу у хворих на передрак та початкові форми РШМ.
Основні тактичні помилки при проведенні лікування:
- відсутність етіотропного лікування пацієнток та їхніх статевих партнерів;
- невідповідність вибору деструктивного методу лікування ступеню тяжкості ураження шийки матки;
- деструкція не всієї ділянки ураження шийки матки (без кольпоскопічного контролю).
У досліджуваній групі пацієнток із рецидивами після застосування деструктивних методів лікування кольпоскопічне обстеження показало вірогідно частішу наявність зон трансформації ІІ та ІІІ типу, ніж зон трансформації І типу. Встановлено також вірогідну різницю між частотою виявлення зон трансформації ІІ та ІІІ типу. У 36,1±4,9% пацієнток перехідна лінія не візуалізована, а у 52,6±5,1% візуалізується у цервікальному каналі (класифікація IFCPC, 2011).
Якщо при кольпоскопічному дослідженні у пацієнток із діагностованими рецидивами патології шийки матки виявлено дисплазію або ж не вдається виявити сквамозно-циліндричний стик (перехідну зону), то ураження може мати злоякісний характер, незважаючи на те що воно не має клінічних проявів (див. рис. 5–7). У такому разі проведення повторного аблятивного лікування може призвести до більш пізнього виявлення РШМ (див. табл. 2–4). Лікування пацієнток із первинними пухлинами та рецидивами можна розпочинати виключно після повного обстеження з вискрібанням цервікального каналу та подальшою лікувально-діагностичною ексцизією шийки матки. Таким пацієнткам неприпустимо проведення лікування деструктивними методами.
Таблиця 3. Розподіл варіантів зони трансформації у пацієнток із рецидивами передраку та раку шийки матки після деструктивних методів лікування, n (%)
| Тип зони трансформації | Діагноз клінічний | |||||
| Д1 | Д2 | Д3 | CIS | РШМ | Усього | |
| І | – | 2 (2,1±1,4) | 4 (4,1±2,0) | 3 (3,1±1,8) | 2 (2,1±1,4) | 11 (11,3±3,2)1, 2 |
| ІІ | 1 (1,0±1,0) | 7 (7,2±2,6) | 16 (16,5±3,8) | 15 (15,5±3,7) | 12 (12,4±3,3) | 51 (52,6±5,1)3 |
| ІІІ | – | 6 (6,2±2,5) | 14 (14,5±3,7) | 10 (10,3±3,1) | 5 (5,2±2,3) | 35 (36,1±4,9) |
| Усього | 1 (1,0±1,0) | 15 (15,5±3,7) | 34 (35,1±4,8) | 28 (28,9±4,6) | 19 (19,6±4,0) | 97 (100,0±0,0) |
1Різниця, вірогідна відносно показника групи ІІ типу зони трансформації, p<0,05; 2різниця, вірогідна відносно показника групи ІІІ типу зони трансформації, p<0,05; 3різниця, вірогідна відносно показника групи ІІІ типу зони трансформації, p<0,05.
Таблиця 4. Співвідношення клінічних та заключних діагнозів у пацієнток із рецидивами передраку та раку шийки матки, n (%)
| Діагноз на момент виявлення рецидиву(біопсія, цервікальний кюретаж) | N | Діагноз заключний за матеріалом ексцизії | ||||
| Д1 | Д2 | Д3 | CIS | РШМ | ||
| Дисплазія епітелію шийки матки легкого ступеня (Д1) | 9 (9,3±3,0) |
1 (1,0±1,0) |
4 (4,1±2,0) |
4 (4,1±2,0) |
– | – |
| Дисплазія епітелію шийки матки помірного ступеня (Д2) | 21 (21,7±4,2) |
– | 11 (11,3±3,2) |
8 (8,3±2,8) |
2 (2,1±1,4) |
– |
| Дисплазія епітелію шийки матки тяжкого ступеня (Д3) | 32 (33,0±4,8) |
– | – | 22 (22,7±4,3) |
7 (7,2±2,6) |
3 (3,1±1,8) |
| Внутрішньоепітеліальна карцинома шийки матки (CIS) | 27 (27,8±4,6) |
– | – | – | 19 (19,6±4,0) |
8 (8,3±2,8) |
| РШМ | 8 (8,3±2,8) |
– | – | – | 8 (8,3±2,8)* |
|
| Усього | 97 (100,0±0,0) |
1 (1,0±1,0) |
15 (15,5±3,7) |
34 (35,1±4,8) |
28 (28,9±4,6) |
19 (19,6±4,0) |
*Пацієнткам з інфільтративною формою раку шийки матки, вищою, ніж Т1а, діагноз встановлено клінічно з морфологічним підтвердженням біопсією та кюретажем.
Аналіз співвідношення клінічних та заключних діагнозів у хворих із рецидивами передраку та раку шийки матки показав, що у половини пацієнток із дисплазією помірного ступеня в матеріалі ексцизії шийки матки виявлено внутрішньоепітеліальну карциному та тяжку дисплазію (див. табл. 4). При дослідженні матеріалу ексцизії у пацієнток із тяжкою дисплазією у третини з них виявлено РШМ 0 та I стадії.
Висновки
Важливим є детальний збір анамнестичних даних, вивчення медичної документації та дослідження гістологічних препаратів, одержаних на первинному етапі лікування.
При виявленні рецидиву передраку та раку шийки матки після деструктивних методів лікування обов’язковим є виконання усіх стандартних обстежень: цитологічного дослідження матеріалу з ектоцервікса, ендоцервікса, розширеної кольпоскопії, біопсії та цервікального кюретажу.
Діагностика передракової патології та раку шийки матки у хворих із рецидивами має особливості внаслідок «маскування» пухлини, зміщення зони епітеліального стику у цервікальний канал, розташування осередків атипового епітелію у товщі строми й недоступності патологічних вогнищ для оцінки при кольпоскопії та цитологічного забору матеріалу.
Виконання повторних аблятивних (деструктивних) процедур у пацієнток із рецидивами передраку та раку шийки матки після деструктивних методів лікування є неприйнятним. Таким пацієнткам необхідно провести ексцизію шийки матки з подальшим гістологічним дослідженням видаленого матеріалу.
Список використаної літератури
1. Pretorius R.G., Zhang W.H., Belinson J.L. et al. (2004) Colposcopically directed biopsy, random cervical biopsy, and endocervical curettage in the diagnosis of cervical intraepithelial neoplasia II or worse. Am. J. Obstet. Gynecol., 191: 430–434.
2. Massad L.S., Halperin C.J., Biterman P. (1996) Correlation between colposcopically directed biopsy and cervical loop excision. Gynecol. Oncol., 60: 400–403.
3. Massad L.S., Collins Y.C. (2003) The strength of correlation between colposcopic impression and biopsy histology. Gynecol. Oncol., 89: 424–428.
4. The ASCUS-LSIL Triage Study (ALTS) Group (2003) Results of a randomized trial on the management of cytology interpretation of atypical squamous cells of undetermined significance. Am. J. Obstet. Gynecol., 188(6): 1383–1392.
5. Wright T.C., Richart R.M., Ferenczy A. et al. (1992) Comparison of specimens removed by CO2 laser conization and the loopalactrosurgical excision procedure. Obstet. Gynecol., 79: 147–153.
6. Wright T.C., Massad L.S., Dunton C.J. et al. (2006) American Society for Colposcopy and Cervical Pathology Conference/ 2006 consensus guidelines for the management of woman with CIN. J. Low Genit Tract Dis., 11(4): 223–239.
Особенности клинического течения и диагностики рецидивов предрака и рака шейки матки у больных после деструктивных методов лечения
Резюме. Изучены особенности анамнеза, клинического течения, диагностики рецидивов предрака и рака шейки матки у пациенток, которым были применены деструктивные методы лечения при эпителиальной патологии шейки матки в прошлом. Проведено обследование 97 пациенток с рецидивами предрака и рака шейки матки. Установлено, что важным является детальный сбор анамнестических данных, изучение медицинской документации и исследование гистологических препаратов, полученных на первичном этапе лечения. При выявлении рецидива предрака и рака шейки матки после деструктивных методов лечения обязательным является выполнение всех стандартных обследований: цитологического исследования материала из эктоцервикса, эндоцервикса, расширенной кольпоскопии, биопсии и цервикального кюретажа. Диагностика предраковой патологии и рака шейки матки у больных с рецидивами имеет особенности вследствие «маскировки» опухоли, смещения зоны эпителиального стыка в цервикальный канал, расположения очагов атипичного эпителия в толще стромы и недоступности патологических очагов для кольпоскопической оценки и цитологического забора материала. Выполнение повторных аблятивних (деструктивных) процедур у пациенток с рецидивами предрака и рака шейки матки после деструктивных методов лечения является неприемлемым. Таким пациенткам необходимо провести эксцизию шейки матки с последующим гистологическим исследованием удаленного материала.
Ключевые слова: рецидивы предрака и рака шейки матки, деструктивные методы лечения.
Clinical features anddiagnosis of recurrence of precancer and cancer of the cervix in patients after destructive treatments
Summary. The features of the history, clinical course, diagnosis, recurrence of precancer and cancer of the cervix in patients who underwent destructive treatment of epithelial cervical pathology in the past. The study involved 97 patients with relapses of precancer and cancer of the cervix. Found that it is important to collect detailed anamnestic data, the study of medical documentation and consultation histological preparations from the primary stage of the treatment. At detection a relapse of precancer and cancer of the cervix after destructivet reatments is obligatory performance standard for all examinations: cytology ectocervical and endocervical matirial, extended colposcopy, biopsy and cervical curettage. Repartitioning destructive procedures in patients with recurrent precancer and cancer of the cervix after destructive treatments is unacceptable. Such patients need to spend excision of the cervix followed by histological examination of the removed material.
Key words: relapse precancer and cervical cancer, destructive methods of treatment.














Leave a comment